
 contactez moi !
contactez moi !
I- Historique de la
vaccination antirabique :
A- La rage avant le XIXème siècle:
B- Galtier et Pasteur, inventeurs
du vaccin antirabique:
C- Le XXème siècle, la technologie
au service de la vaccination :
1. Du
vaccin pastorien au vaccin moderne :
II- Le risque rabique
en France :
A- Un risque en constante diminution
au cours des années :
1. La
rage des rues : un risque majeur devenu mineur :
2. La
rage vulpine : une menace jugulée :
a) Epidémiologie
synthétique :
b) Les
acteurs de la surveillance épidémiologique et de la lutte :
c) Les
actions sur les animaux domestiques :
d) Les
actions sur les animaux sauvages :
e) De
1968 à 2001 : de lapparition à léradication.
B- Mais un risque toujours
dactualité :
1. La
rage citadine : la menace des importations
2. La
rage vulpine : la menace aux frontières.
3. La
rage des chauves-souris : une zoonose émergente, un risque limité.
a) Epidémiologie
synthétique :
b) Evaluation
du risque en France :
1. Exposition
en fonction du risque :
2. Les
mesures de prévention et de traitement :
a) Les
mesures de prévention :
b) Les
mesures de traitement :
A- Présentation de lenquête :
2. Définition
des éléments statistiques :
1. Elaboration
du questionnaire et du site Internet :
1. Etat
des lieux de la vaccination antirabique des vétérinaires français en
activité :
a) Taille
de léchantillon et analyse statistique :
b) Etude
de linfluence du sexe sur le statut vaccinal :
c) Influence
de lorigine géographique sur le statut vaccinal des vétérinaires
français :
d) Influence
du secteur dactivité sur le statut vaccinal des vétérinaires français :
e) Influence
de lâge sur le statut vaccinal des vétérinaires français :
f) Etat
des lieux de la vaccination antirabique des vétérinaires français :
2. Etat
des lieux de la vaccination antirabique des étudiants vétérinaires
français :
a) Taille
de léchantillon et analyse statistique :
b) Etude
de linfluence du sexe sur le statut vaccinal :
c) Influence
de lécole dorigine sur le statut vaccinal des étudiants vétérinaires
français :
e) Influence
de la promotion sur le statut vaccinal des étudiants vétérinaires
français :
f) Etat
des lieux de la vaccination antirabique des étudiants vétérinaires
français :
a) Les
résultats des vétérinaires « en activité » :
b) Les
résultats des étudiants vétérinaires :
Introduction
Les Français entretiennent une étrange relation avec la rage. Cette maladie, redoutée car toujours mortelle dès lors que les signes cliniques sont apparus, semble être passée du statut de « risque quasi-quotidien » à celui de « maladie du passé ». Dans limagerie populaire, Louis Pasteur la vaincue (St-Georges pourfendeur du virus-dragon) à laube du XXème siècle. Pourtant, en 2004, un cas de rage animale a entraîné une véritable crise médiatique sur notre territoire, rappelant que le risque est toujours présent.
Etudiant vétérinaire à cette période, nous nous sommes alors demandés pourquoi nous navions pas entrepris de protocole de vaccination. La réponse était un mélange de raison financière (prix élevé des doses) et dun sentiment de nêtre pas concerné par le risque. En questionnant notre entourage, nous avons découvert que nous nétions pas les seuls dans cette situation.
Dès lors, nous avons voulu savoir quel était le statut vaccinal des étudiants vétérinaires français, et si celui des vétérinaires en activité était équivalent. De plus, il nous a semblé opportun de chercher à connaître la situation de la France face à cette zoonose.
Ainsi, cette thèse de doctorat vétérinaire sarticule autour de trois points. En premier lieu, nous nous sommes attachés à décrire lhistorique du vaccin antirabique. Quand la rage est-elle apparue ? Comment sen préservait-on ? Comment le premier vaccin a-t-il été mis au point ? Les vaccins disponibles actuellement sont-ils les mêmes que le vaccin pastorien ? En deuxième lieu, nous avons dressé un bilan du risque rabique en France. Comment a-t-il évolué ? Quelles formes revêt-il à lheure actuelle ? Quelles sont les professions les plus exposées ? Enfin, la dernière partie présente lenquête épidémiologique que nous avons effectuée afin de déterminer le statut vaccinal antirabique des vétérinaires français, ainsi que le site Internet que nous avons créé à cette occasion. Les étudiants vétérinaires sont-ils vaccinés ? Pourquoi ? Existe-t-il une différence entre le statut des vétérinaires en activité et celui des étudiants ? Y-a-t-il des comportements spécifiques en fonction du type dactivité ? Les vétérinaires ont-ils été, à linstar de la population française, sensibilisés par lélectrochoc médiatique du cas de 2004 ?
I- Historique
de la vaccination antirabique :
A- La
rage avant le XIXème siècle:
La rage semble connue depuis la plus haute Antiquité. En effet, des auteurs tels quHomère ou Aristote la mentionnent sans en avoir été témoins (31).
Elle est encore mystérieuse, décrite comme un phénomène surnaturel, capable dexpliquer la fureur qui sempare des êtres, surtout lors des changements importants de température. Un exemple de lassimilation de la maladie à une folie guerrière nous est donné par Homère lorsquil nous parle de « cet enragé dHector ». Ce premier symptôme explique quencore aujourdhui rage et fureur ont un sens proche dans le langage courant. Le rapport à la guerre a alors donné lieu à lassociation au dieu Arès (ou Mars), divinité de la guerre et de la brutalité, dont linfluence était réputée maximale au début du printemps.
Néanmoins, lorigine divine de ce mal est réfutée par Hippocrate qui déclare : « la nature et la source [de ce mal] en sont les mêmes que pour les autres maladies ».

Figure 1
Miniature iranienne attestant de la présence de la rage dans lAntiquité
(source : www.pasteur.fr)
A lépoque romaine, nombreux sont les textes qui attestent de sa fréquence. Lessor quont connu les sciences, la médecine en tête, au cours de cette période a permis une approche plus pragmatique des maladies et de leurs symptômes, ainsi quune meilleure retranscription des travaux effectués à leur sujet.
Un autre aspect de la maladie est alors décrit : lappréhension que ressentent les malades pour leau, nommée hydrophobie par Polybe. Celle-ci est si forte que la simple vue dun liquide parvient à déclencher des crises de convulsions tétaniformes.
En outre, si Galien reconnaît, comme Aristote, que la rage est une maladie principalement canine, il remarque quelle peut atteindre lhomme. Lissue presque toujours mortelle de la maladie est rapportée. Dioscoride, très attaché à la description des symptômes, note la perte dappétit, la bave abondante, la gueule ouverte et la tendance à lagression des chiens enragés.
Ces progrès sont à modérer par les lacunes ou les erreurs dalors. La principale difficulté est dabord de découvrir avec certitude lorigine du mal, la longueur et la variabilité de la période dincubation masquant bien souvent le lien entre la cause de la maladie et la maladie elle-même. Cela explique le fait que de nombreux médecins continuent alors à croire en une possible apparition spontanée de la maladie.
Ensuite, lhydrophobie reste non seulement considérée comme le signe essentiel de la rage, mais aussi comme un symptôme commun à toutes les espèces. Ces croyances persisteront jusquau XIXème siècle.
Enfin, la prophylaxie, qui plus est la thérapeutique, de la maladie sont quasiment inexistantes. Pline lAncien nous rapporte deux approches de la prophylaxie de la rage canine, toutes deux se rapportant à un prétendu ver Lyssa- responsable, selon eux, de la maladie. Columelle le localise préférentiellement à la base de la queue et préconise de retirer « la dernière articulation avec le nerf de lépine y attenant » des petits chiens avant quils natteignent lâge de quarante jours. Un de ses confrères le situe plutôt près du frein de la langue. Lablation de ce ver est à la base de la pratique « déverration », restée en vogue jusquà lère moderne. Notons au passage que si lhypothèse de lorigine parasitaire de la maladie appartient désormais au passé, le terme lyssa, issu du grec « lud » signifiant primitivement la frénésie, est à lorigine du nom du genre des Lyssavirus.
La « chirurgie » nest pas la seule voie prophylactique. Ladministration de fiente de poules dans lalimentation du mâtin prévient lapparition des symptômes, et si lon arrive à lempêcher daccéder à des aliments corrompus tels les cadavres ou les menstrues humaines, le risque décroît de manière importante.
Certains proposent une liste pléthorique de remèdes, à base de différents mélanges de plantes (gentiane, sauge, romarin, armoise et beaucoup dail) et de diverses parties de crustacés, à ne réaliser quà des périodes extrêmement précises. En cas de morsure, il convient denduire les zones atteintes de différents éléments dont le seul point commun est le caractère septique ; les plus avancés conseillent la cautérisation des plaies.
Un médecin, Caelius Aurelianus, se distingue néanmoins, de par ses théories (il pressent quune toute petite partie de rage va, en se multipliant, donner la maladie, sans sexprimer auparavant) et ses « traitements ». Il était dusage, pour soigner lhydrophobie, dinfliger des bains forcés au malade, de lui maintenir la tête sous leau, et de lui prescrire des régimes tous aussi appétissants (composés de fiente de poule ) quefficaces !!! C. Aurelianus conseille plutôt déviter les situations désagréables à ses patients (frustrations, fortes émotions), tente des réhydratations par des lavements à base dexcipients huileux, ce qui, à défaut de guérir ces malheureux, évite de provoquer chez eux des souffrances inutiles.

Figure 2 Médecins et apothicaires
au Moyen-Age
(source : http://pedagogie.ac-toulouse.fr)
Au Moyen Age, lobscurantisme règne en maître, et si certains restent convaincus du bien fondé des écrits de lAntiquité, la majorité des français (les médecins tout autant que le peuple) verse dans la magie plutôt que dans la science (39).
La mode est alors aux poudres, dont les méthodes de préparation sont révélées aux profanes, en ville par les médecins, ailleurs, par lintermédiaire des personnes capables de lire les innombrables ouvrages de vulgarisation « scientifique » disponibles. On retrouve alors quelques préparations que nous avons évoquées, « améliorées » par lexpérience des années, et de nombreuses autres. Désormais, la conduite à tenir est soumise aux conditions de contamination (blessure plus ou moins profonde, à la tête ou sur une autre partie du corps).
Cela semble louable puisque ces caractéristiques sont effectivement liées à la probabilité de transmission de la maladie et à la rapidité dévolution, conditionnées par la neuroprobasie (cf. infra). Malheureusement, mis à part le changement des plantes à utiliser, ces observations namènent aucune solution thérapeutique. Ces traitements restent chers et il est dusage dans les campagnes de mettre en place des moyens plus économiques. Pour savoir si la plaie est contaminée, on peut appliquer directement le cloaque dune poule sur la plaie. Si elle survit, il ny a aucun risque, si elle meure, on a déjà mis en place le traitement On peut également utiliser le ver (lyssa, cf. supra) retiré des chiots, porté trois fois autour du feu, afin de guérir les individus mordus par un animal enragé.
La magie présente également lavantage de se tenir hors de la portée des animaux enragés. Si un homme porte sur soi un cur de chien, ses congénères le fuient.
Un autre moyen de se protéger, comme de se soigner, de la rage est de faire confiance aux « envoyés de Dieu ». Les prières, les offrandes et les colifichets à ladresse des saints sont en vogue, surtout dans les campagnes où les divinités païennes survivent au travers de saints locaux. Le plus connu est Saint-Hubert, ancien chasseur repenti, à qui aurait été confiée la divine mission de protéger les hommes de ce fléau. Pour cela, il peut donner à dautres personnes la capacité doctroyer aux malades un « répit », période pendant laquelle la maladie ne se manifestera pas, permettant au souffrant de se déplacer, et il dispose de son étole « miraculeuse », dont il faut disposer un fil à lintérieur dune incision réalisée sur le front la « taille de Saint-Hubert »- pour obtenir le salut. Les images le représentant ainsi que les croix et les clefs de Saint-Hubert écartent une partie du danger mais ne peuvent apporter le salut. Ce sont néanmoins les seuls recours pour les enfants qui nont pas atteint lâge de la première communion.

Figure 3 Clef de St-Hubert
(objet de protection contre le rage) (source :
www.fabrice-muller.be)
Aller à la basilique de Saint-Hubert peut également avoir un rôle diagnostique puisquil suffit de se pencher au dessus de londe de la fontaine. Si lon y voit son reflet, tout va bien, par contre, si lon y aperçoit lanimal responsable de la morsure, la fin est proche.
Si ces poudres et croyances narrivent pas à cacher la misère scientifique de lépoque, elles ont un avantage, celui de conserver un espoir pour les personnes mordues. En effet, la maladie ayant des aspects impressionnants pour lentourage des malades, il est devenu fréquent « dabréger les souffrances des malades ». Certaines personnes ont pour occupation majeure (ne disons pas profession) de se déplacer au chevet des malades pour les étouffer entre deux matelas, dautres conseillent de couper les doigts de pieds des malheureux avant de les plonger dans un bain deau tiède. On rejoint ici les médecins qui procèdent à de nombreuses et abondantes saignées, jusquà disparition des symptômes. On comprend alors que le sort des animaux suspects ne pose aucune question, et leuthanasie sous quelle que forme quelle soit pratiquée ne heurte personne. Cette pratique reste longtemps en vigueur, devenue pratique commune, et Molière la dénonce en nous apprenant quà son époque, il ny avait pas de moyen plus simple de se débarrasser de son animal que de le déclarer enragé.

Figure 4 "Thérapie" de
la rage par la saignée au Moyen-Age
(source : http://pedagogie.ac-toulouse.fr)
La période de la Renaissance napporte rien de particulier. Les principaux traités sur le sujet, comme celui dAmbroise Paré, ne sont que des compilations des Anciens, et la théorie de lapparition spontanée simpose à la communauté « scientifique ». Seuls deux auteurs apportent à cette époque une avancée. Au début du XVIème siècle, Du Fouilloux émet ses doutes sur lorigine parasitaire de la rage et Fracastor établit une théorie selon laquelle chaque maladie serait due à un type différent de « corps » et de « semences » qui peuvent se multiplier très rapidement et être transférés de linfectant à linfecté par différentes voies. Selon lui, la nature de la « semence rabique » devait être épaisse, lui empêchant le passage sans effraction cutanée et lui imposant une durée dincubation très longue. Mais ces voix se perdent dans lignorance générale, « léverration » étant encore discutée à lAcadémie des Sciences de Paris en 1885, et la théorie de la génération spontanée persistant jusquà la même époque.

Figure 5 Inclusions
cytoplasmiques: les corps de Negri
(source : http://www.yamagiku.co.jp/pathology)
La théorie parasitaire retrouvera même un nouveau souffle paradoxal avec A. Negri (1876-1912). En découvrant les inclusions qui portent désormais son nom dans les corps cellulaires des neurones infectés, il pensera avoir trouvé la cause de la rage : des parasites intracellulaires ! (4)
On serait en droit dattendre du « Siècle des Lumières » des avancées, sinon dans les connaissances, du moins dans la façon de traiter les malades, mais rien nest entrepris dans ce sens, et à laube du XIXème siècle, la rage circule dans les campagnes et dans les villes.
B- Galtier
et Pasteur, inventeurs du vaccin antirabique:
Dans limagerie populaire, un nom résume à lui seul les avancées en matière de connaissances rabiques et leur conséquence, la mise au point dun vaccin : Louis Pasteur. Lhistoire semble avoir oublié ses principaux précurseurs.
Citons tout dabord E. Jenner (1749-1823), médecin anglais, qui, le premier, a pensé à utiliser une souche bénigne de la maladie elle-même pour induire une protection aux individus. Ses travaux ont permis de protéger lhomme contre la variole par linoculation de cow-pox, ultérieurement devenue de la vaccine. Pour être exacts, notons que cette première vaccination ne fait pas intervenir un germe atténué mais un virus différent. Néanmoins, cette découverte nest intervenue que plus tard et lidée de la vaccination était lancée (41).
Mais un autre homme, vétérinaire de profession, na été que rarement associé à la réussite du projet de Pasteur : Pierre Victor Galtier (1842-1908). Après avoir brillamment terminé ses études à lEcole Vétérinaire de Lyon et exercé un temps à Arles, il entre dans lenseignement vétérinaire dans la chaire de pathologie des maladies infectieuses. Là, à 33 ans, il commence ses travaux sur la rage. En avril 1879, il inocule le virus à différents animaux et remarque les avantages de la rage des lapins. Il les expose dans une communication faite à lAcadémie des Sciences le 25 août 1879 :
« 1/ la rage de chien est transmissible au lapin (et permet) de déterminer létat de virulence ou de non-virulence des différents produits provenant danimaux enragés.
2/ la rage du lapin est transmissible aux animaux de son espèce
3/ les symptômes (sont) la paralysie et les convulsions
4/ le lapin peut vivre de quelques heures à un, deux et même quatre jours après que la maladie sest manifestement déclarée
5/ il est constant que la période dincubation est plus courte chez lui que chez les autres espèces
6/ jai entrepris des expériences en vue de rechercher un agent capable de neutraliser le virus rabique jai pensé que la découverte dun moyen préventif efficace équivaudrait presque à la découverte dun traitement curatif, surtout si son action était réellement efficace, un jour ou deux après la morsure, après linoculation du virus
7/ la salive du chien enragé, recueillie sur lanimal vivant et conservée dans leau est encore virulente vingt-quatre heures après »

Figure 6 Louis Pasteur tenant
une suspension de moelle rabique dans son laboratoire
(tableau dEdelfelt-Musée Pasteur-Paris)
Dès lors, les bases étant posées, seul le travail de Pasteur et de ses collaborateurs va permettre le développement du vaccin. En effet, ils vont sévertuer à trouver un moyen fiable de diminuer la virulence dune souche, ce quils avaient déjà réussi pour des maladies comme le charbon, mais avec une difficulté supplémentaire : celle-ci ne peut être cultivée in vitro ni observée au microscope (36, 41). Grâce à la technique des passages en série sur lapins, ils isolent une souche dont les propriétés ne se modifient pas : un pouvoir pathogène constant, un délai dincubation toujours identique. Ils la nomment « virus fixe ». Elle est prélevée sur de la moelle épinière de lapin en phase paralytique. Elle est alors atténuée par dessiccation à lair et à la potasse caustique déposée au fond du flacon, à 22°c, à lobscurité. Entre 9 à 14 jours, toute virulence pour les chiens avait disparu, mais entre 2 à 9 jours, la virulence décroissait progressivement. Linjection dextraits de virulence progressivement croissante finit par déclencher une immunité. En 1885, le vaccin antirabique à usage canin est obtenu.
Le passage à la vaccination humaine nest pas à lordre du jour, et cela pour plusieurs raisons. Tout dabord, Pasteur nest pas médecin et le recul dont il dispose par rapport aux vaccinations animales est très faible. Dautre part, la vaccination elle-même est mal perçue par une grande partie de la communauté scientifique, certains sétant même regroupés sous le nom de « ligue » des antivaccinateurs. Ceux-ci, en effet, voient dun mauvais il les travaux de Pasteur, prétextant que E. Jenner a non seulement échoué dans sa protection contre la variole, mais a même favorisé son développement et celui de nombreuses maladies par le même biais !!!.
Néanmoins, lorsque le 6 juillet 1885, J. Meister est présenté à Pasteur par ses parents, celui-ci demande lavis de deux éminents médecins parisiens qui le confortent dans sa conviction : si rien nest tenté, ce jeune garçon de 9 ans, sévèrement mordu à de multiples endroits par un chien dans une région fortement exposée à la rage, mourra certainement. Le soir même, les injections quotidiennes sont commencées et poursuivies pendant dix jours. Lenfant survit, et, fort de ce premier succès de vaccination antirabique à titre curatif, Pasteur réussit à imposer ses convictions à la communauté scientifique. Au 1er Mars 1886, 350 personnes ont reçues une vaccination, une seule dentre elles est décédée. LAcadémie des Sciences décide alors la création de lInstitut Pasteur, qui ouvre ses portes en 1888.

Figure 7 Joseph Meister, premier
homme vacciné contre la rage
(Coll. Musée Pasteur- Paris)
Il reste à signaler un aspect intéressant pressenti par Pasteur en 1883 :
certains virus rabiques seraient non mortels. Andral et Sérié ont pu observer
cette forme sur des chiens en Ethiopie, dont certains ont même guéri au cours
de létude, mais il convient de souligner quelle na toujours pas été observée
en Europe.
C- Le
XXème siècle, la technologie au service de la vaccination :
1. Du
vaccin pastorien au vaccin moderne :
(3,5,6,30,40,55)
Si, comme nous venons de le voir, la première application humaine de la vaccination antirabique a été un succès total, la nature même du vaccin, une « soupe », laissait entrevoir ses faiblesses. Cest dailleurs la raison pour laquelle la vaccination restait thérapeutique et non préventive (5, 40).
En effet, le premier problème était celui de la disponibilité du vaccin. Du fait de la nécessité de passer par des « moelles atténuées », le souci du temps de préparation se voyait majoré par les difficultés de conservation. Roux proposa de les stocker dans de la glycérine à température de glacière. Cette méthode sera utilisée à lInstitut Pasteur de Paris de 1912 à 1952. Lobstacle de la température fut levé par le développement de la lyophilisation (technique de déshydratation par sublimation de leau sous vide).
Dautre part, le principe de latténuation traduit bien le risque inhérent à son utilisation : la persistance dun pouvoir pathogène.

Figure 8 Atténuation du virus
rabique par dessiccation à l'air et à la potasse caustique
(source : http://membres.lycos.fr/microbio/virologie/monographies/Rage/rage.html)
On se tourna dabord vers la physique pour améliorer latténuation. A. Högyes diluait la suspension originelle, Puscariu utilisait la chaleur en faisant des passages de dix minutes à des températures décroissant de 80 à 30°C. Babès, enfin, restait à 58°C mais exposait la suspension pendant des périodes de plus en plus courtes.
Cest ensuite la chimie qui vint au secours des préparateurs. Fermi fut le premier à penser au phénol comme agent datténuation constante. Sa méthode a ensuite été améliorée, lui permettant dobtenir une inactivation totale. Dautres, comme P.Lépine dans les années 1960, ont essayé avec succès dautres agents (la bêta-propionolactone par exemple).
Une fois linactivation obtenue, subsistait la question des réactions vaccinales. Celles-ci pouvaient être très violentes, voire mortelles. Le protocole dutilisation, injection de 5mL de préparation quotidiennement pendant deux à trois semaines, accroissant encore le risque. Le principal constituant responsable de lésions chez les sujets était la myéline contenue dans le broyat de cerveau. Celle-ci induisait parfois la destruction de celle de la personne vaccinée, entraînant dans certains cas des accidents neuro-paralytiques.
La première solution fut de se servir de rongeurs nouveaux-nés. Le système nerveux de ceux-ci, encore immature, nest que faiblement myélinisé. Lutilisation de ces vaccins, dont la technique a été proposée par E. Fuenzalida et R. Palacios, a également un autre avantage. La teneur en virus chez les nouveaux-nés est très supérieure à celle obtenue chez ladulte. La teneur antigénique du vaccin sen trouve ainsi augmentée, permettant une réduction du volume (2mL) et du nombre des injections, sans perdre les propriétés protectrices.
La deuxième solution était daxer la recherche vers un moyen de produire le virus in vitro. Pour cela, il était indispensable de ladapter, comme cela avait été le cas dans les années 50 avec le virus grippal, à la culture sur ufs embryonnés de poule (3). Le virus produit possédait néanmoins un défaut majeur : son immunogénicité était faible. De plus, la présence de protéines de luf pouvait induire de nouvelles réactions vaccinales. En 1983, R. Glück a amélioré ce procédé par une technique de purification et de concentration, obtenant un vaccin plus immunogène et débarrassé de toute protéine de luf.
Létape suivante était de saffranchir du passage par un organisme. Dans les années 1960, les travaux sur des cultures cellulaires ont ainsi permis de mettre au point les vaccins dits de « deuxième génération ». Le premier fut élaboré par P. Fenje au Canada, à partir de cellules de rein de hamster. Le virus obtenu était ensuite inactivé au formol. Dautres recherches ont permis, sur le même principe, de produire des vaccins à partir dautres types cellulaires (embryons doiseaux en Asie ). Le frein à cette technique est son faible rendement, nécessitant une centrifugation à grande vitesse. En 1978, A.N. Van Wezel eut lidée de fixer les cellules sur des micro-supports et de les cultiver en bio-fermenteurs. La concentration était obtenue par ultrafiltration. Le coût de revient sen voyait diminué.
Pour éviter les aléas liés à la reproduction à chaque cycle, il fallait réussir à adapter le virus aux lignées « continues ». Celles-ci sont obtenues à partir de la mise en culture de tissus embryonnaires humains (6), et leurs propriétés sont inchangées lors des phases de multiplication. H. Koprowski y parvint en 1964. Cette technique est toujours utilisée, par exemple pour la conception du vaccin Rabipur® de Chiron Behring. Mais les rendements de production restent très faibles avec cette technique, imposant des coûts élevés.
La dernière innovation à avoir été utilisée à des fins commerciales est le recours à de nouvelles lignées diploïdes, issues de cellules de rein de singe Cercopithecus aethiops, dites lignées Vero® (30). Leur rendement est, en effet, bien plus élevé, autant en terme de multiplication que de production virale. Cest cette technique qui est utilisée lors de la production du vaccin Verorab®, vaccin antirabique Pasteur, commercialisé par le laboratoire Sanofi Aventis®.
Mais la liste des pistes de recherche nen est pas close pour autant. La mise à disposition de quantités virales beaucoup plus importantes va offrir la possibilité de mieux étudier la structure de la forme virulente, ou virion, plus particulièrement (53).
Il savère que ce rhabdovirus ressemble à un obus de 70-80 nanomètres de diamètre et de 180 nanomètres de long. LARN négatif simple brin quil contient est associé à une nucléoprotéine (N) de poids moléculaire égal à 62.000. Cette dernière est un antigène majeur, mais interne, qui entraîne la formation danticorps révélables par précipitation, fixation du complément, immunofluorescence et, plus faiblement, par le recours aux anticorps neutralisants. Elle est, en outre, commune à toutes les souches de rage et à dautres rhabdovirus, justifiant leur regroupement au sein du genre des Lyssavirus.
Ce complexe est entouré dune double membrane phospholipidique associée à une protéine de membrane (M) et à une glycoprotéine (G) transmembranaire. De poids moléculaire égal à 80.000, elle est responsable de la synthèse danticorps neutralisants. En effet, les spicules visibles au microscope électronique correspondent à sa partie extérieure. Là encore, on retrouve une spécificité antigénique au sein des virus rabiques, mais la réaction de neutralisation appliquée aux autres espèces de Lyssavirus permet de distinguer quatre sérotypes différents.
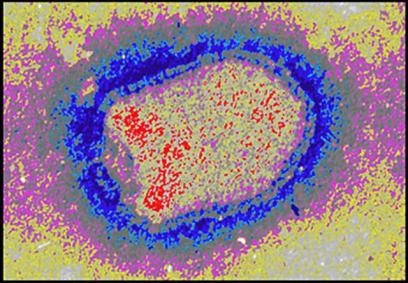
Figure 9
Le virus rabique vu en Microscopie électronique
(source : http://membres.lycos.fr/microbio/virologie/monographies/Rage/rage.html
)
En conséquence, la glycoprotéine denveloppe apparaît, de par lunicité antigénique du virus rabique et son rôle immunogénique majeur, comme pouvant être, à elle-seule, inductrice dune protection. En effet, des expériences ont montré que la teneur en glycoprotéine dun vaccin est, in vitro, proportionnelle à son pouvoir immunisant. Celle-ci peut être extraite et purifiée à laide de détergents. La forme monomère obtenue est inactive, mais le retrait des détergents induit une recombinaison en rosettes dont le pouvoir vaccinant est supérieur. Malheureusement, ce dernier reste très en deçà de celui obtenu à laide de virions intacts. P.Perrin et son équipe supposent que cela pourrait être du à lagencement en spicules des glycoprotéines sur le virion. Ils mirent au point des « immunosomes », liposomes dans lesquelles la glycoprotéine a été fixée. En 1984, les premiers « immunosomes-rage » sont obtenus. Ceux-ci procurent, expérimentalement, une vaccination préventive et un traitement post-exposition. Le pouvoir protecteur reste néanmoins moitié moins efficace que celui obtenu avec le virus, mais offre lavantage dêtre dépourvu de matériel génétique.
Par la suite, les recherches menées par M. Lafon sur la cartographie de la protéine G sont complétées par B.Dietzschold. En effectuant des fragmentations par digestion peptidique contrôlée, puis en repérant avec exactitude les peptides responsables de lantigénicité, il est possible dinduire une réponse immunitaire de type cellulaire. Ces mêmes peptides ont pu être synthétisés et leur utilisation déclenche la même protection.
Lexpression de la protéine G en E.Coli est obtenue en 1983 par un ensemble de scientifiques dont ceux de la société Transgène en France, mais elle ninduit pas dimmunité protectrice. Le problème semble venir dun défaut de glycosylation.T.J. Wiktor et M.F. Kieny se proposent de le résoudre en insérant la copie ADNc de la glycoprotéine dans le virus de la vaccine. Les résultats sont probants, et linactivation par la bêta-propionolactone ne diminue pas son potentiel immunogène.
Une autre approche des techniques vaccinales est apparue parallèlement au développement de ces recherches. Elle repose sur le concept des anticorps anti-idiotypes. Rappelons-le brièvement. Les anticorps sont des protéines qui vont se fixer sur des zones complémentaires au niveau stérique de leur propre conformation. En utilisant ces anticorps comme des antigènes, cest-à-dire quils vont être reconnus comme du non-soi par un autre organisme auquel ils vont être injectés, celui-ci va produire des anticorps qui vont correspondre au site antigénique du virus initial (cf. fig.10). Ainsi, en 1983, K.J.Reagan a immunisé des lapins au moyen danticorps monoclonaux de souris et a utilisé les anticorps anti-idiotypiques obtenus sur un autre lot de souris. Ces dernières ont alors produit des anticorps neutralisant la glycoprotéine rabique. Aucun essai en médecine humaine na été entrepris.


Figure 10 Elaboration
schématisée d'un vaccin à Anticorps anti-idiotypiques
Enfin, léquipe du professeur Lodmell a ouvert une dernière voie de recherche (26). Il sagit dutiliser directement lADNc du virus pour induire une réaction protectrice. Loriginalité est donc de se passer de vecteurs et dinjecter le matériel génétique viral par voie intra-musculaire. Les premiers essais ont été menés sur des chiens, et leur ont conféré une immunité leur permettant de survivre à une épreuve virulente ultérieure. Par la suite, cette technique a été reprise par plusieurs équipes dans le monde, dont celle du professeur Tordo en France, qui tente dutiliser les Lyssavirus identifiés sur les chiroptères pour développer des vaccins contre ces nouveaux variants.
Mais là encore, aucun essai en médecine humaine na été entrepris. En fait, lindustrie de production des vaccins en est restée au stade des cellules diploïdes. Nous lavons vu, un des credo de la recherche était la diminution des effets secondaires délétères de la vaccination. Or, avec des vaccins comme le vaccin rabique Pasteur®, ces effets semblent assez proches de ceux induits par nimporte quelle vaccination. Daprès les données des Centres de traitement AntiRabique, sur les patients ayant reçu un traitement en 2004, 76% nont rapporté aucune réaction, 0,2% ont rapporté une réaction locale et 0,2% une réaction générale. Mais lautre intérêt de ces travaux était de pouvoir diminuer le coût de production. En effet, à la vente en France, la dose de vaccin est proposée aux alentours de 45. Ces prix sont prohibitifs pour certaines personnes dans notre pays, car non remboursés, mais savèrent surtout un obstacle insurmontable pour les habitants des pays du tiers-monde où la rage fait des ravages. Dès lors, les progrès que pourraient entraîner la poursuite des recherches et les essais de nouveaux protocoles de vaccination chez lhomme sont mis en balance avec les intérêts économiques des laboratoires pharmaceutiques.
II- Le
risque rabique en France :
A- Un
risque en constante diminution au cours des années :
Nous avons vu précédemment que la rage était « assez répandue ». Les données épidémiologiques précises concernant la France ont commencé à apparaître dans la deuxième moitié du XXème siècle. Néanmoins, nous allons pouvoir distinguer deux sous-unités épidémiologiques : la rage des rues et la rage vulpine. La rage dautres animaux sauvages, tels que le renard polaire, le loup ou la mouffette nayant pas eu dincidence épidémiologique en France, ne sera pas abordée dans cette étude.
1. La
rage des rues : un risque majeur devenu mineur :
(8,19,52)
La rage citadine se caractérise sur le plan épidémiologique par une allure enzootique, avec une densité des cas faible, le plus souvent. Au niveau moléculaire, un seul variant est décrit. Elle est soumise à des fluctuations saisonnières, mensuelles. Elle varie de manière irrégulière sur plusieurs années. Lespèce animale la plus souvent atteinte est le chien, particulièrement le chien errant, mais le chat et dautres espèces domestiques peuvent, plus rarement, être infectés.
La rage canine est présente sur lensemble du continent européen à la fin du XIXème siècle. Cest bien dans ce contexte épizootique que les recherches pastoriennes prennent toute leur ampleur. On estime que le nombre de chiens enragés à Paris en 1880 est compris entre 200 et 600 (Bourrel écrit même à Pasteur quil a reçu en 1881 jusquà un chien enragé par jour dans sa clinique parisienne !). Ceux-ci sont responsables de 4 à 20 décès humains par an. Au rang de ces victimes, on dénombre plusieurs vétérinaires.
Or, si la découverte de Pasteur va permettre de sauver des vies, elle na par contre aucun effet sur la pression dinfection. Pourtant, sans que des mesures particulières naient été mises en uvre, lenzootie commence à disparaître au début du XXème siècle, et le dernier cas autochtone de rage citadine humaine à avoir été décrit en France date de 1924. Les raisons de ce recul semblent encore obscures, la vaccination des animaux nétant pas encore effective.
Son éradication totale, en revanche, est corrélée à la surveillance opérée par les autorités sanitaires.
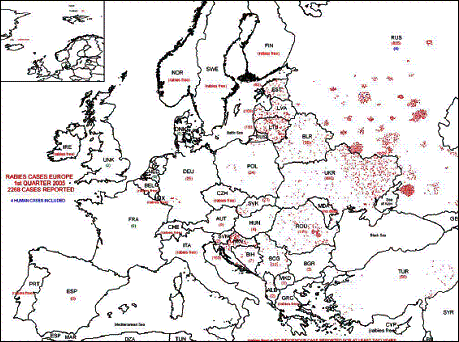
Figure 11 Nombre de cas de rage
durant le 1er trimestre 2005
(source : who)
La situation épidémiologique de cette forme de rage est stable dans notre pays, mais ce nest malheureusement pas le cas dans de nombreuses autres régions du monde. Ainsi, en Afrique (particulièrement en Afrique du Nord) et en Asie (cf. fig.12), elle est la forme épidémiologique essentielle. Loin dy être en régression, elle y est même en recrudescence. Les premières victimes y sont alors les enfants. Les conditions dhabitation (densité humaine élevée), sanitaires (insalubrité, proximité des décharges ), et la densité canine sont les principaux facteurs de risque touchant ces régions.

Figure 12 Nombre de décès
humains de rage en Asie en 2001
(source : http://www.who.int/rabies)
2.
La rage vulpine : une menace jugulée :
a) Epidémiologie synthétique :
La rage sylvatique qui touche lEurope est caractérisée par lexistence de vagues denzootie (21,52). Un seul variant moléculaire est décrit, dérivé vraisemblablement de la souche canine (adaptation par mutation du gène codant pour la glycoprotéine virale dans les années 1935-1940). Le renard (vulpes vulpes), très bien adapté à de nombreux biotopes, possède une densité de population très forte. Il est, de plus, extrêmement sensible au virus vulpin, et représente 80 pour cent des cas de rage animale. Parmi les animaux domestiques, les plus atteints sont, par ordre décroissant, les bovins (8 pour cent), les petits ruminants, les chats puis les chiens. Les fluctuations spatio-temporelles de cette forme de rage sont par conséquent directement liées à celles des renards et aux facteurs qui influent leur comportement, les contaminations dautres animaux nayant quune valeur dépiphénomène sur le plan épidémiologique (il nen va pas de même de limpact sur la santé humaine, près de 95 pour cent des contaminations humaines étant reliées à un animal domestique).

Figure 13 Représentation
schématique du cycle épidémiologique de la rage vulpine
(source : Daprès La Rage-ENV)
Ainsi, on observe des fluctuations saisonnières, caractérisées par deux périodes favorables au contact entre renards : le rut, entre décembre et février, où les morsures entre mâles et les contacts inter-sexuels sont augmentés, et lautomne, où les renardeaux quittent le nid et cherchent un territoire pour sinstaller. Ces deux moments correspondent aux pics dincidence. Dans une moindre mesure, les bovins sont plus susceptibles dêtres contaminés lors des périodes à lherbe (35).
Les fluctuations pluriannuelles sont liées aux conséquences de la contamination. En effet, lors denzootie, jusquà 50 à 75 pour cent de la population vulpine est contaminée. La densité diminue fortement, provoquant la chute de lincidence de rage, parfois sa disparition, la densité rabique étant proportionnelle à la densité de population vulpine. Les animaux non-infectés vont reconstituer la population en lespace de 4 ans environ (en 2 ou 3 si la réduction initiale était moins importante). Les conditions sont alors réunies pour observer une nouvelle vague denzootie.
Sur le plan spatial, la progression des enzooties est liée à laspect principalement sédentaire des renards. Ceux-ci disposent généralement dun territoire de 400 ha, qui inclue des zones communes à plusieurs domaines vitaux. Après sa contamination, un renard continue à vivre « normalement » pendant 2-3 semaines, avant dexcréter du virus et de présenter les symptômes de la maladie. Pendant un faible nombre de jours, il est donc en mesure de contaminer des individus de territoires voisins, sur un rayon de 2 à 4 kilomètres. Le virus progresse donc de la même distance chaque mois, doù une progression annuelle comprise entre 25 et 50 kilomètres.
b) Les acteurs de la surveillance épidémiologique et de la lutte :
La surveillance épidémiologique de cette enzootie ainsi que les mesures de lutte ont été confiés à différents intervenants (22,48).
Les études françaises sur la rage (au sens large) étaient historiquement menées par lInstitut Pasteur, créé en 1887. Celui-ci héberge désormais le Centre National de Référence (CNR), qui a pour mission d'établir le diagnostic de la rage pour tout cas humain suspecté et pour tout animal suspecté d'avoir transmis le virus à l'homme. Il contribue à la surveillance épidémiologique en liaison avec le laboratoire de référence de la rage animale et en collaboration avec les autres structures impliquées dans la surveillance et le contrôle de la rage animale (DGAL, AFSSA-Nancy, etc.). Il alerte l'Institut de Veille Sanitaire (Invs) et la Direction Générale de la Santé en cas d'identification d'un cas chez l'homme ou chez un animal et réalise le typage de l'isolat. A ce titre, le CNR a effectué 1850 analyses de prélèvements humains ou animaux en 2004 (les techniques actuelles permettent un diagnostic de certitude dans un délai de moins de 5 jours suivant la réception du prélèvement). Il participe à la coordination des centres anti-rabiques (et à la formation des médecins responsables de ces centres) et à l'évaluation de la politique vaccinale. Il publie chaque année le bulletin sur l'épidémiologie et la prophylaxie de la rage humaine en France.
Lors de lapparition de lenzootie, parmi les départements de lEst les plus soumis au risque, certains décidèrent, à lappel du Dr Andral, directeur du LERRPAS aujourdhui AFSSA Nancy-, de créer lEntente Interdépartementale de Lutte Contre la Rage, le 1er Septembre 1973. Celle-ci a pour rôle la mise en place sur le terrain des mesures de prophylaxie contre la rage. Ses actions se diversifient par la suite, comprenant par exemple linformation du public, la formation déquipes de personnel spécialisé ou des études écologiques et épidémiologiques sur les vecteurs de la rage. Elle prend alors le nom dERZ (Entente Rage Zoonose). Lorsque lOrganisation Mondiale de la Santé confère le titre de centre collaborateur au Centre dEtude de la Rage, associé à lEntente, ces deux structures acquièrent une reconnaissance nationale. Dès lors, elles bénéficient du soutien logistique de différents secteurs :
-les Directions Départementales des Services Vétérinaires occupent des rôles de relais (entre lEntente et le ministère) et de coordination des actions de lERZ
-larmée, qui autorise les actions sur ses sites, lO.N.F. et les fédérations de chasseurs fournissent des données sur le terrain et participent aux actions entreprises.
-lEtat, au sens large. La rage est inscrite sur la liste des M.L.R.C. chez toutes les espèces animales (code rural, article 224), ce qui conduit à une légifération importante, permettant la mise en place de mesures sanitaires à caractère obligatoire.
c) Les actions sur les animaux domestiques :
(21,48)
Les vagues denzooties qui touchent lEurope au cours du XXème siècle semblent provenir dun front apparu en Pologne dans les années 1940. Le premier cas français est décrit en 1968 en Moselle. La situation devient rapidement très préoccupante. Entre 1968 et 1973, 4000 personnes reçoivent un traitement antirabique, dont 78 pour cent contaminées par des bovins. LEtat privilégie dabord la vaccination associée fièvre aphteuse-rage en zone contaminée pour ces animaux (1971-1972). Cette vaccination na pas dinfluence sur la pression épidémiologique (cf. 2.a), mais réduit les risques de contamination humaine. Une étude datant de 1985 démontre les avantages de la vaccination, si elle concerne plus de 70 pour cent du cheptel. Or, les éleveurs délaissent progressivement la vaccination préventive, son coût étant supérieur au prix de lassurance mortalité rage. LEtat décide alors de ne plus prendre en charge le remboursement des pertes sur les bovins sils ne sont pas vaccinés.
Parallèlement, des mesures sont prises, concernant les animaux domestiques de compagnie et de loisir. La vaccination devient obligatoire pour tous les équidés en 1977 (arrêté ministériel) et pour tous les carnivores domestiques (arrêté du 15 Février 1979) dont la divagation devient interdite. Ces derniers devront être tatoués, sils vivent en zone contaminée ou doivent être lobjet dune garde ou dun transfert de propriété (1989). Les certificats de vaccination sont contrôlés par les vétérinaires lors de tout rassemblement (arrêté du 20 Janvier 1986). Limportation nest possible que pour les animaux correctement vaccinés (arrêté ministériel du 22.01.1985). Les autres dispositions dépendent du statut (indemne ou atteint) du département (cf. tableau 1).
Les animaux en divagation sont recherchés. Il appartient aux maires de désigner des locaux à usage de fourrière. Les animaux sont capturés, ou sils ne sont pas approchables, abattus.
Catégorie de lanimal |
Définition Zone indemne
Zone
atteinte |
Devenir |
|
Enragé |
Animal pour lequel un diagnostic de rage a été établi par un organisme ou un laboratoire agréé par M.A. ou M.S. |
Déclaration obligatoire Abattage immédiat A.P.P.D.I. |
|
Suspect |
. Animal sensible qui présente des symptômes évoquant la rage et non susceptibles dêtre rattachés de façon certaine à une autre maladie. . Animal sensible qui a mordu ou griffé une personne ou un animal, sans raison apparente et contrairement à son comportement habituel |
Déclaration obligatoire Mise sous surveillance par arrêté préfectoral |
|
Mordeur ou griffeur |
. Animal sensible qui a -quel que soit le lieu mordu ou griffé une personne
domestique, et provient ou domestique <1 an dun département Infecté ou dun pays atteint |
Mise sous surveillance dun vétérinaire sanitaire pendant 15-30 jours |
|
Contaminé |
Animal sensible qui a été mordu ou griffé par un animal reconnu enragé (au cours dune période définie par A.M.) Carnivore qui a été en contact (vrai ou supposé) avec un animal reconnu enragé (au cours dune période définie par A.M.) |
Déclaration obligatoire Non vaccinés : abattage (herbivores, porcins, en vue de consommation entre 48h et 8j) Valablement vaccinés : dérogation à labattage possible pour herbivores, porcins, carnivores |
|
Event. contaminé |
Animal sensible qui a été mordu ou griffé par un animal suspect (au cours dune période définie par A.M.) Carnivore qui a été en contact (vrai ou supposé) avec un animal suspect (au cours dune période définie par A.M.) Tout animal sensible non carnivore qui a été en contact avec un animal reconnu enragé (au cours dune période définie par A.M.) |
Mêmes mesures de surveillance que pour lanimal suspect à lorigine de léventuelle contamination. Mesures décidées par DSV, si animal : -à lorigine de la contamination inconnu ou en fuite -éventuellement contaminé : non carnivore |
Tableau 1 Mesures prises à
l'égard des animaux sensibles à la rage (daprès ENV-La Rage)
d) Les actions sur les animaux sauvages :
(10,48)
LEtat finance en totalité les opérations de contrôle des populations de renards. Elles comprennent les primes à la queue (somme que touche une personne qui rapporte une queue de renard), lachat de chloropicrine (afin de gazer les terriers), le piégeage, les tirs de nuit, les opérations charniers Elles représentent un montant total équivalent à 1 127 520 F en 1970, et 1 260 317 F en 1971. Outre ce coût important et les risques résiduels pour la santé humaine, ces mesures sont limitées par la reconstitution rapide de la population vulpine.
Une nouvelle technique
révolutionnaire est évoquée en France dès 1973 : la vaccination orale. Pour
le Dr Cayotte, « un renard vivant vacciné est plus utile dans la lutte contre
la rage quun renard mort. ». Mais le principe de précaution prévalant, lEtat
préfère attendre de disposer de données sur le terrain. Les recherches débutées
au début des années 1960 aboutissent aux premiers essais à grande échelle en
Suisse en 1978, à laide du vaccin S.A.D.. Il est obtenu à partir dune souche
canine atténuée par passages en série sur cellules de hamster. Les résultats
sont prometteurs, le pouvoir immunogène se révélant bon pour un prix de revient
faible. Il se pose néanmoins le problème de linnocuité, ces vaccins possédant
une virulence résiduelle capable de sexprimer pour certaines espèces en
principe non sensibles.

Figure 14 Principaux appâts
utilisés pour la vaccination orale des renards
(source : http://www.ententeragezoonoses.com
)
La manipulation des appâts (cf.
fig.14) par lhomme est soumise à quelques précautions : ne pas le
manipuler à mains nues, ni le mettre en contact avec une muqueuse, et être
correctement vacciné contre la rage (rq.: en cas de contamination accidentelle,
le vaccin utilisé pour le traitement humain offre une bonne efficacité). Une
nouvelle expérience est tentée en Allemagne de lOuest en 1983. Elle confirme
lefficacité de cette méthode, à condition de recommencer les opérations de
vaccination tous les ans. La descendance des renards vaccinés est également
immunisée, et le gibier peut consommer ces appâts sans conséquence (ni
protection vaccinale
). Cette méthode ne peut cependant pas remplacer la
prophylaxie sanitaire. Il convient de contrôler la densité de la population de
renards.
En 1986, le Ministère de lAgriculture décide dautoriser la
mise en place dune expérimentation relative à la vaccination orale des renards
contre la rage, en association avec les autorités vétérinaires de la Suisse, du
Luxembourg et de la République Fédérale dAllemagne. Des prévisions, établies
en 1988 et affinées en 1993, estimaient les coûts annuels de la destruction des
renards et de la vaccination orale. Ils étaient similaires sur quatre ans puis
en faveur de la vaccination. En 1992, la vaccination par voie orale est
officialisée par un décret, renforcé le 27 Juin 1996. En parallèle, la « prime
à la queue » est abandonnée et remplacée par une « prime au prélèvement »,
permettant un suivi de lefficacité de la campagne de vaccination (cf. fig.15),
ainsi quun contrôle des populations de renard.


Figure 15 Technique de
prélèvement sanguin sur un renard en vue d'un titrage sérologique
(source : http://www.ententeragezoonoses.com)
Les recherches sont
poursuivies dans les laboratoires afin de diminuer la virulence résiduelle.
Dautres souches ont ainsi été mises au point dont les caractéristiques sont
reproduites dans le tableau suivant (cf tableau 2).
|
|
Innocuité spécifique |
Innocuité
non-spécifique |
Efficacité |
Stabilité thermique |
|
Souches SAD |
+/- |
+++ |
+ |
+/- |
|
Souche SAG 1 |
+ |
+++ |
+ |
+ |
|
Souche SAG 2 |
++ |
+++ |
+ |
+ |
|
Souche VRG* |
+++ |
+ (virus de la
vaccine) |
+ |
++ |
Tableau 2
Innocuité, efficacité et stabilité thermique des différents vaccins
*VRG : vaccin Vaccine-Rage
obtenu par génie génétique. Il subsiste un problème potentiel dinnocuité pour
le microorganisme vecteur (concernant les individus immunodéprimés)
(source :
Thevenot C.)
En France, à partir de 1992, seuls les appâts Raboral de Rhône Mérieux (Vaccine-rage)
et Virbac (vecteur du virus rabique souche SAG 2) sont utilisés sur le terrain.
Les vaccins sont systématiquement titrés avant, pendant et après la campagne,
afin de contrôler en permanence lefficacité des vaccinations.
Les appâts, constitués
de substances appétentes (farines de poisson, viande de buf
), comprennent une
capsule dans laquelle est incorporé le vaccin sous forme liquide ainsi que de
la tétracycline, qui servira de marqueur. Ils sont distribués de deux manières
complémentaires :
-à pied : cette
méthode permet un ciblage intéressant, en disposant les appâts près des
terriers par exemple, mais est soumise à de nombreuses imprécisions (notamment
au niveau de la densité).
-en hélicoptère :
les appareils sont équipés de GPS (Global Positioning System) et permettent de
distribuer avec exactitude 20 appâts par Km² en repérant leur emplacement.
Linconvénient reste le
prix, les frais liés à cette technique représentent 30 pour cent des frais
totaux.
Ces deux techniques peuvent être combinées. Dans ce cas, après la campagne à pied, un nouveau largage est effectué par hélicoptère. Les études ont montré que 80% des animaux présents sur le terrain pendant les campagnes de distribution des appâts mangent au moins un appât. Au printemps, les adultes sont bien protégés, tandis que les jeunes qui vivent encore trop près du terrier sont moins bien vaccinés. Cest la raison pour laquelle il faut systématiquement renouveler la vaccination à lautomne.
e) De 1968 à 2001 : de lapparition à léradication.
On distingue deux périodes : celle qui précède la vaccination orale des renards (1968-1986) et celle au cours de laquelle elle est mise en place (42, 48, 52).
Lévolution de la situation en France entre 1968 et 1976 correspond pleinement à lépidémiologie synthétique de lenzootie (cf. 2.a). On observe une progression régulière du front, accompagnée dune augmentation constante du nombre de bovins contaminés (excepté lors de lannée 1972, où il semble que le contrôle de la population vulpine, associé à la vaccination des bovins, ait réussi à endiguer temporairement le développement de la maladie). Dès 1974, on assiste à la recontamination des zones situées en arrière du front.
|
Année |
Renards |
Chiens |
Chats |
Bovins |
|
1979 |
587 |
23 |
14 |
21 |
|
1980 |
657 |
23 |
16 |
25 |
|
1981 |
593 |
12 |
21 |
27 |
Tableau 3 Nombre de cas de rage
chez différentes espèces animales entre 1979 et 1981
(source :
Thevenot C.)
Pendant cette période, on enregistre deux pics distincts de cas chez les animaux sauvages, un premier entre 1973 et 1976, puis un second entre 1981 et 1984. Chez les animaux domestiques, le nombre de cas est assez constant jusquen 1981 (cf. tableau 3). Par la suite, le nombre de contaminations augmente brutalement, particulièrement en 1982, année durant laquelle la population vulpine a subi une véritable explosion démographique. En 1984, le front ne progresse presque pas (cf. fig.16) mais la recontamination des zones en arrière induit une augmentation du nombre de cas, particulièrement chez les animaux domestiques. Ainsi, il apparaît que les mesures françaises ont permis de stopper lavancée de la rage mais ne permettront pas son éradication.

![]() Le Front de rage au 31 décembre 1984
Le Front de rage au 31 décembre 1984
![]() Extension maximale de la rage depuis 1968
Extension maximale de la rage depuis 1968
Figure 16 Situation du front de
la rage en 1984
(source : http://www.ententeragezoonoses.com
)
Les premières campagnes menées à partir de 1986 semblent
porter leurs fruits puisque lon nenregistre aucun cas de rage dans les zones
vaccinées en 1988. Ces résultats sont prometteurs mais ne doivent pas occulter
les problèmes dans les autres zones et ne dispensent pas dune vigilance
constante. En effet, en 1989, on atteint lacmé de la rage, essentiellement
chez les animaux sauvages, parmi lesquels on recense près de 1100 cas au cours
des trois premiers mois. Les années suivantes, on assiste à une chute du nombre
de cas (-29 % en 1990 et -27% en 1991) sur lensemble du territoire. Mais ces
données cachent une disparité. Dans les zones vaccinées, en effet, les chiffres
sont encore plus probants, avec une baisse de 80% du nombre de cas entre 1990
et 1991. Dans les autres, par contre, on observe une augmentation supérieure à
20 % (voire proche de 70% chez les animaux domestiques).
Les efforts se
poursuivent, et, si pendant quelques années encore, la surface contaminée
diminue faiblement, la densité des cas de rage, elle, est en forte baisse.
Entre 1989 et 1995, le
nombre de cas de rage a diminué de 99%, et la surface contaminée a reculé de
88%. En Décembre 1998, la France connaît son dernier cas de rage vulpine, et
les nombreuses coopérations internationales ont permis un net recul du front de
rage. Le 30 Avril 2001, la France rejoint la liste des pays déclarés officiellement indemnes de rage
vulpine. De plus, elle reste le seul pays à disposer en permanence dun stock
dappâts (composé pour moitié de lappât Raboral de Rhône Mérieux et pour
lautre de lappât Virbac) suffisant pour traiter à tout moment et
simultanément 2 foyers de 3 000 Km²,
ainsi que dhélicoptères mobilisables en 48 heures.
B- Mais un risque toujours
dactualité :
1.
La rage citadine : la menace des importations
Les carnivores vivant sur le
territoire français ne sont plus soumis à la vaccination antirabique
systématique, conformément aux recommandations de lAFSSA datées du 11
Septembre 2002 (1). Cela ne signifie pas que toutes les
mesures de précaution (y compris vaccinales) ont été abrogées.
Dune
part, la vaccination antirabique demeure obligatoire (19)
pour :
-les chiens et chats introduits en Corse
ou dans un département dOutre-mer, en provenance de France continentale
(arrêté ministériel paru au J.O. du 10/12/1991)
-les lévriers engagés dans des courses
publiques (A.M. du 22/01/1985)
-les chiens et chats introduits dans un
camping ou un centre de vacances sur tout le territoire national (A.M. du
25/01/1985)
-les chiens dangereux (1ère et
2ème catégories) (loi du 6/01/1999).
Dautre
part, la France, dans le cadre de lUnion Européenne (8,12), a
mis en place des contrôles pour limportation des carnivores domestiques sur
son territoire. En effet, à partir du 1er Octobre 2004, ces derniers
doivent :
-être identifiés (par tatouage ou
micropuce emplantée sous la peau)
-être correctement vaccinés contre la rage
(primo-vaccination et rappels effectués convenablement)
-avoir subi un titrage des anticorps
antirabiques dans un laboratoire agréé par lU.E., dont le résultat doit être
≥ 0,5 UI/ml, effectué au moins 3 mois avant limportation (certains pays
en sont dispensés, cf. liste disponible sur le site de lambassade de France)
-être accompagnés dun certificat
sanitaire établi par un vétérinaire officiel du pays tiers dorigine.
Néanmoins,
certaines personnes, sans doute plus ignorantes que mal intentionnées,
introduisent des animaux de manière frauduleuse sur le territoire. Entre 1968
et 2004, 22 cas de rage canine ont ainsi été importés (13,14).
Lors de lété 2004, les média ont relayé les avis de recherche des personnes
ayant été en contact avec un de ces cas, provoquant une vague dinterrogation
nationale.
Rappelons
brièvement les faits. Un chiot, non vacciné et non identifié, avait été
recueilli en région dAgadir, Maroc (non indemne de rage) et introduit en
France en voiture le 11 Juillet via lEspagne. Devenu agressif le 17 Août, son
état sétait rapidement dégradé jusquà sa mort le 21 Août. Le 26, les analyses
révélaient la présence du virus dans les prélèvements effectués. Or, durant la
période dexcrétion salivaire, lanimal et le propriétaire sétaient rendus
dans différents festivals (cf. fig.17), occasionnant un grand nombre de contact
avec des personnes ou des animaux.

(source : AFSSA)
Les
autorités sanitaires ont instauré un plan durgence, permettant de retrouver
les individus susceptibles dêtre contaminés. LAFSSA a alors nommé un conseil
dexperts, lui demandant des avis concernant les mesures préventives à mettre
en place (16). Il en a résulté que labattage des
animaux suspects non vaccinés contre la rage ne serait pas soumis à dérogation,
et que par la suite, la vaccination préventive des chiens deviendrait
obligatoire pour circuler. Ainsi, larrêté du 3 septembre
2004 stipulait
que : « seuls les chiens identifiés et valablement vaccinés contre la rage
peuvent circuler librement, à condition dêtre placés sous la surveillance
directe de leur maître » pendant une période de 6 mois, dans les 3 départements
directement menacés (Dordogne, Gironde, Tarn et Garonne) (23). Les propriétaires les
plus concernés étaient donc majoritairement des chasseurs. Mais si la
vaccination obligatoire et systématique au niveau national na pas été
conseillée, aucune contre indication à une décision individuelle et volontaire
de vaccination na été formulée.
Près de 250 chiens et
chats ont été euthanasiés, et la campagne de vaccination qui a suivi, tant
animale quhumaine, a provoqué des pénuries de vaccins. Les laboratoires Chiron
ont ainsi pu importer leur vaccin humain pour faire face à la demande. Aucune
victime humaine nest à déplorer. Le propriétaire du chien a été condamné en
justice à des travaux d'intérêt général et six mois de prison avec sursis
(28).
Cet épisode, dont les
conséquences sur la santé publique ont été jugulées, a permis de mettre en
lumière lefficacité du système français de détection et d'identification des
cas de rage chez les animaux domestiques. Celui-ci a été qualifié par le comité
dexperts « d'une très grande efficacité [
,] démontrée par la détection
de plusieurs cas de rage d'importation au cours des dernières années ».
Néanmoins, une réserve a été émise : « le nombre de cas
d'importation recensés au cours des dix dernières années est trop faible (7
importations de chiens) pour que [les experts puissent] conclure avec une
assurance suffisante qu'il fonctionnera toujours suffisamment correctement pour
que tous les cas de rage importés et les cas dérivés de ceux ci soient
détectés ». En effet, le comportement des propriétaires de chiens enragés
est parfois une entrave au bon fonctionnement du système. Ainsi, certains
dissimulent volontairement le cas, afin déviter de subir une quelconque responsabilité,
dautres refusent dadmettre la réalité des faits.
La menace représentée
par la rage canine nest donc pas autochtone mais cest, comme le dit H.
Bourhy, « une maladie dimportation ». Conscient de cette réalité,
lEtat, en collaboration avec les vétérinaires via le SNVEL, a lancé une
campagne dinformation à lattention du grand public. Celle-ci vise à faire
prendre conscience aux voyageurs des risques liés à limportation (cf.fig.18).

Figure 18 Campagne gouvernementale
de prévention contre la rage (Eté 2005)
Enfin, la
contamination lors de greffes dorganes na jamais eu lieu en France, mais 7
personnes sont décédées de cette manière en Allemagne et aux Etats-Unis. De
nouvelles méthodes de contrôle doivent être instaurées concernant ce problème
(17,52).
2.
La rage vulpine : la menace aux frontières.
LEurope
occidentale est majoritairement indemne de rage (8). Les
campagnes de vaccination orale entreprises ont, en effet, permis léradication
de la maladie dans différents pays (Suisse, Belgique, Luxembourg, France et
Allemagne). Le dernier pic de rage, enregistré en 2003, semble avoir été
maîtrisé, avec un nombre de cas recensés divisé par 2 en 2004. Cette diminution
intéresse particulièrement les états de lEst de lEurope, quils aient mis en
uvre la vaccination des renards (Pologne, Biélorussie, Slovénie) ou non
(Estonie, Lettonie, Lituanie) (10,35).
LAllemagne, où lensemble du territoire a pu être traité après la réunification en 1990 constitue le second pays européen à avoir démarré les programmes de vaccination orale des renards contre la rage en 1983, peu après les suisses, en 1978 ; ces derniers furent les pionniers en matière de définition et délaboration de stratégies de vaccination, qui ont montré ensuite leur efficacité et qui ont été suivies, outre en Suisse, dans la plupart des pays européens indemnes de rage (en particulier la Belgique, le Luxembourg et la France).
Pourtant, quelques foyers de rage persistent dans certains länder, occasionnant parfois la réinfection de zones indemnes. Limpossibilité de réguler, a fortiori déradiquer, la maladie a incité les autorités allemandes à effectuer des campagnes de vaccination toutes les 6 semaines.
|
Land |
Année 1997 |
Année 1998 |
Année 1999 |
Année 2000 |
Année 2001 |
Année 2002 |
Année 2003 |
|
Nord
Westphalie |
30 |
55 |
30 |
35 |
11 |
0 |
0 |
|
Hesse |
14 |
26 |
9 |
93 |
24 |
34 |
25 |
|
Rhénanie
Palatinat |
9 |
2 |
0 |
0 |
0 |
0 |
0 |
|
Bavière |
2 |
1 |
8
(1 cas importé) |
57 |
3 |
1(importé) |
0 |
|
Sarre |
27 |
11 |
0 |
1 |
0 |
0 |
0 |
|
Saxe |
1 |
9 |
0 |
6 |
9 |
0 |
0 |
|
TOTAL |
83 |
104 |
47 |
192 |
47 |
35 |
25 |
Tableau 4 Nombre de cas de rage
d'origine terrestre en Allemagne de 1997 à fin 2003
(source : AFSSA)
La
France avait mené sa dernière campagne pendant lautomne 2003 et ny avait pas
eu recours en 2004. Parallèlement, les relevés de lERZ au niveau des
départements frontaliers de lAllemagne
(Meurthe-et-Moselle, Moselle et Bas-Rhin) montrent une augmentation très
importante de lIndice Kilométrique dAbondance (IKA : nombre danimaux
vus sur un parcours moyen de 10 Km par les agents). Cet indice est passé de 0,7
renards vus sur 10 Km en 1985 à 3,36 en 2002. Cette évolution traduit la
prolifération de la population vulpine dans ces régions. En outre, les renards
se rapprochent de plus en plus des zones urbaines. De plus, les analyses
effectuées en 2004 sur les renards prélevés dans la zone vaccinée en 2003
révèlent une chute de la protection vaccinale des adultes (45% en 2004 contre
79% en 2003).
Il en
résulte que la réapparition de la rage dans cette zone conduirait à « une
flambée très rapide de linfection à proximité de lhomme », comme le
soulignent F.Cliquet et B.Combes (11).
Des
foyers permanents de rage étant présents à moins de 100 Km de nos frontières,
il a été décidé par la DGAL, en concertation avec lAFSSA et lERZ:
-daccroître
la pression de surveillance épidémiologique tout le long de la frontière
luxembourgeoise et allemande sur une distance de 30 Km à lintérieur des
terres, en effectuant des prélèvements sur les renards (cf. fig.19).
-de
reprendre les campagnes de vaccination orale en urgence. Une première a été
entreprise à pied fin Mars-début Avril 2005, reprise par une vaccination par
hélicoptère. La zone a été retraitée de la même façon fin Septembre.

Figure 19 Surveillance de la
rage terrestre (animaux suspects) dans le Nord-Est de la France en 2004
(source : AFSSA)
La
rage vulpine nest donc pas complètement éradiquée en Europe occidentale, mais
la France a les moyens de mettre en place des mesures prophylactiques en
urgence et la prouvé en 2005.
3.
La rage des chauves-souris : une zoonose émergente, un
risque limité.
(7,8,9,13,15,18,20,32,33,37,38,52,54)
a)
Epidémiologie synthétique :
Contrairement
aux rages canine et vulpine, la rage des chiroptères nest pas constituée par un
seul variant moléculaire (cf. tableau 5). Elle regroupe, en effet, plusieurs
génotypes (6 sur les 7 qui composent le genre des Lyssavirus). On ne
rencontre le génotype 1 (virus rabique à proprement parler) quen Amérique, sur
des chiroptères, quils soient ou non hématophages. En Europe, on na pour
linstant identifié que le génotype 5, appelé EBL1 (European Bat Lyssavirus),
et le génotype 6, EBL2.
|
Génotype |
Distribution |
Espèces atteintes |
|
1. Virus de la rage |
Monde
entier sauf Océanie, Japon, Antarctique, Europe occidentale |
Homme,
carnivores domestiques, chauves-souris hématophages et insectivores |
|
2.
Virus Lagos bat |
Nigeria,
Rép.Centrafricaine, Afrique du Sud, Egypte, Zimbabwe, Guinée, Sénégal,
Ethiopie |
Chauves-souris
frugivores, chat, chien |
|
3. Virus Mokola |
Nigeria,
Rép.Centrafricaine, Zimbabwe, Cameroun, Ethiopie |
Homme,
chien, chat, musaraignes, rongeurs |
|
4. Virus Duvenhage |
Afrique
du Sud, Zimbabwe |
Homme, chauves-souris insectivores |
|
5. Lyssavirus européen
de chauves-souris de type 1 (EBL1) |
Europe |
Homme, chauves-souris insectivores, mouton,
fouine |
|
6. Lyssavirus européen de chauves-souris de
type 2 (EBL2) |
Suisse,
Pays-bas et Royaume-Uni |
Homme, chauves-souris insectivores |
|
7. Lyssavirus australien de chauves-souris
(ABL) |
Australie |
Homme,
chauves-souris insectivores et frugivores |
Tableau 5 Les génotypes du genre
Lyssavirus, leur distribution et les espèces quils infectent
Les
virus EBL1 sont subdivisés en deux lignées, ayant chacune une répartition
géographique plus spécifique (cf. fig.20) : EBL 1a, des Pays-bas à la
Russie, et EBL 1b, du sud de lEspagne aux Pays-bas. Cette dernière est
supposée être originaire dAfrique du Nord.

Figure 20 Répartition connue des
souches de EBL1 et EBL2 chez les chauves-souris en Europe
(source : AFSSA)
En Europe, le premier isolement de Lyssavirus de chauves-souris date de 1954. Depuis, on a retrouvé des cas de cette enzootie rabique dans la plupart des pays européens, ce qui permet de supposer que lensemble du continent est touché. Les virus isolés appartiennent aux génotypes 5 (EBL1) et 6 (EBL2). En outre, en France, seules des souches dEBL1 ont été isolées : quatorze entre 1989 et 2002, toutes sur des Sérotines communes (Eptesicus serotinus), lune des trente-trois espèces de chauves-souris connues dans le pays.
Il est important de comprendre que le cycle de cette rage est complètement indépendant du cycle de la rage des carnivores. Il ny a donc aucune corrélation entre son évolution et celle de la rage terrestre. Cest pourquoi un cas de rage sur chiroptère peut être découvert sans faire perdre au département (a fortiori au pays) son statut « indemne de rage ».
La biologie des chauves-souris permet de comprendre lapparition de cas disséminés et rares. En France, tous ces mammifères volants sont insectivores. La Pipistrelle commune (Pipistrellus pipistrellus) est lespèce la plus répandue avec plusieurs millions dindividus. Elle vit proche de lHomme, dans les combles, les greniers, les fissures des murs mais évitent le contact avec lui. Ayant des murs nocturnes, on ne la rencontre que très rarement en plein jour. Certaines espèces (comme la Sérotine commune) affectionnent les mêmes types de gîte alors que dautres se cantonnent aux habitats naturels (forêts, grottes). Leur rôle majeur dans la régulation des populations dinsectes en fait des animaux « utiles ». Elles ne connaissent aucun prédateur naturel, mais lHomme, en détruisant leurs habitats (naturels ou artificiels) a entraîné une chute de leurs effectifs au cours du XXème siècle. Cest pourquoi ces animaux sont protégés par la loi (A.M. 17 Avril 1981). Leur capture, transport, vente, achat ou destruction sont interdits. Leur mode de vie est sédentaire (Sérotine et Pispistrelle commune) ou migrateur (Pipistrellus nathusii), ce qui pourrait, théoriquement, provoquer lapparition dun cas du à EBL2.
On retrouve le virus rabique dans la salive dun chiroptère enragé, permettant une transmission par morsure. La transmission par formation daérosols en provenance de fientes et durine (comme il est arrivé, semble-t-il, une fois aux Etats-Unis) est dune probabilité extrêmement réduite.
Une particularité de la rage des chiroptères est de ne pas présenter systématiquement des signes cliniques caractéristiques. On a évoqué le vol en plein jour, mais celui-ci nest pas pathognomonique. Les signes les plus courants sont la prostration, la difficulté à voler voire la paralysie. De plus, il semblerait possible que les chauves-souris puissent survivre à une infection par un virus EBL1 ou EBL2, sans que lon sache, pour linstant sil y a des variations interspécifiques.
b) Evaluation du risque en France :
Le nombre de cas de rage humaine survenus en Europe (sur des individus non-vaccinés nayant pas reçu à temps de traitement post-exposition) semble indiquer que lHomme peut déclarer une encéphalite mortelle par contamination, mais que ce cas ne survient que rarement. Cependant, devant la gravité de lévolution, le risque a été analysé par des comités dexpert, à la demande des autorités gouvernementales.
Depuis larrêté déclarant la France indemne de rage, onze Sérotines communes autochtones ont été diagnostiquées positives (cf. tableau 6).

Tableau 6 Cas de rage sur des
chauves-souris autochtones en France entre 1989 et 2004
(source : AFSSA)
Daprès certaines études, un pic dincidence serait intervenu quelques années plus tôt (1986) au niveau européen. Néanmoins, lincidence de la rage des chauves-souris est délicate à estimer. En effet, selon Peter Lina, elle ne serait que le reflet de lintensité de lépidémiosurveillance (cf. fig.21).

(source : AFSSA)
Il faut donc interpréter les données disponibles avec précaution. Lorsque cette pression dépidémiosurveillance nest pas sciemment réduite, il reste de nombreux biais, au niveau de léchantillonnage des chauves-souris adressées notamment. Ainsi, selon Bruyère-Masson : « la proportion de 3 à 4% de chauves-souris porteuses de lyssavirus parmi celles analysées ne constitue en aucun cas la prévalence réelle de la rage dans les populations de Chiroptères en France ».
La solution à ce problème est lintensification de lépidémiosurveillance. Cest pour cela que lAFSSA a recommandé une meilleure participation des chiroptérologues amateurs, à qui revient, entre autres, la charge de collecter les cadavres pour analyses et celle dinformer le public au cours de soirées thématiques. Ces recherches devant sopérer sans déclencher de crises de panique dans lopinion, afin déviter des réactions de rejet des chauves-souris. Dans ce but, les vétérinaires praticiens et les médecins généralistes auront à leur disposition des plaquettes informatives (réalisées avec laide de la SFEPM-Société Française dEtude et de Protection des Mammifères), destinées à expliquer la situation actuelle de la France face à cette menace, sans la dramatiser.
Linformation du public concernant
les risques a malgré tout suscité une augmentation du nombre de consultations
des Centres de traitement après une exposition à un chiroptère (cf. fig. 22).

(source : AFSSA)
Les contacts avec les chauves-souris ont représenté
2,6% des situations de traitements effectués en 2004 dans les Centres de
traitement antirabique. Ce chiffre est le même quen 2003. Il était de 1% en
2002, 2,2% en 2001 et 0,8% en 2000. Le nombre dexpositions à des
chauves-souris a doublé entre 2000 et 2004.
Or, la protection conférée par la vaccination (ciblée contre le génotype 1) est inefficace expérimentalement contre les virus Lagos bat, Duvenhage et Mokola, non présents en France. Elle nest que partielle contre EBL1, mais semble efficace contre les génotypes 6 (EBL2) et 7 (ABL). [Remarque : selon certaines études, des chiens immunisés avec le vaccin Rabisin®, préparé avec la souche PM, seraient protégés lors dune épreuve avec EBL1 ou 2]. Les immunoglobulines utilisées en traitement semblent suivre la même tendance.
En outre, daprès H. Bourhy, la barrière despèce nest pas stricte pour les Lyssavirus, ce qui indique que les souches EBL pourraient sadapter à lHomme, comme la souche du Chien se serait adaptée au Renard.
Le risque est donc majeur, mais sa probabilité diffère en fonction des activités. La population française, dans sa grande majorité, est soumise à une probabilité dexposition « négligeable » selon lAFSSA.
(8,13,14,16,18,20,21,24,27,29,35,37,42,46,47,53,54)
1.
Exposition en fonction du risque :
La majorité des Français nest soumise à ce risque quavec une très faible probabilité, en restant sur le territoire. Parmi les professions les plus exposées, on retrouve en première ligne les vétérinaires, qui sont consultés, soit lors du retour en France de propriétaires ayant adopté un animal non vacciné et non-identifié en région non indemne de rage, soit lorsque leur animal présente les premiers symptômes de la maladie. On peut, dès lors, estimer que la sous-population des vétérinaires « canins », exerçant en milieu urbain, ainsi que les personnes travaillant au diagnostic de la maladie en laboratoire ont une plus grande probabilité dêtre confrontées à ce risque.
En 2005, lInstitut de Veille Sanitaire, à travers le calendrier vaccinal publié dans le BEH, neffectue aucune recommandation spécifique à lencontre de cette forme de rage.
Le risque auquel est exposé la population française est aussi très faible. Nous lavons vu, à la différence de la rage canine, si une nouvelle vague denzootie venait à apparaître, son origine géographique se situerait dans une zone où elle serait attendue, cest-à-dire près de la frontière franco-allemande. Parmi les professions les plus exposées, plus particulièrement dans cette région, on retrouve les gardes forestiers et les gardes-chasse, les taxidermistes, les personnes travaillant au diagnostic de la maladie en laboratoire, le personnel des fourrières et celui des abattoirs. Enfin, en cas de réapparition de la maladie, les vétérinaires « ruraux » seraient plus exposés, puisque, comme nous lavons vu, la majorité des cas de rage sur les animaux domestiques apparaît sur les herbivores (bovins puis petits ruminants).
Toutefois, lInstitut de Veille Sanitaire neffectue aucune recommandation spécifique à lencontre de cette forme de rage.
Une nouvelle fois, la probabilité dexposition des personnes dépend de leur activité. Selon lAFSSA, concernant les chiroptères autochtones, elle est « négligeable » pour la population générale et « modérée ou élevée » pour les personnes qui manipulent les chiroptères et risquent de se faire mordre (personnel des centres de sauvegarde pour la faune sauvage blessée et chiroptérologues).
Concernant les chiroptères exotiques, la probabilité de contamination est « faible à modérée » pour le personnel des circuits commerciaux et les acheteurs.
2.
Les mesures de prévention et de traitement :
a) Les mesures de prévention :
La première mesure de prévention concerne la vaccination humaine antirabique préventive. Pour les deux vaccins antirabiques disponibles en France (le vaccin Pasteur, préparé sur cellules Vero® et distribué par Sanofi Aventis, et le vaccin Rabipur®, préparé sur fibroblastes dembryons de poulet, distribué par Chiron Behring), seuls les protocoles de vaccination utilisant la voie intramusculaire (deltoïde chez ladulte et quadriceps chez lenfant) sont utilisés. La vaccination préventive nécessite trois injections, à J0 (jour de la première injection), J7, J21 ou 28. La dose reconstituée est de 2,5 UI, administrée avec 1 mL de solvant, quel que soit lâge du patient.
|
Jour |
J0 |
J7 |
J21 ou J28 |
|
Injection |
X |
X |
X |
Tableau 7
Injections intramusculaires à pratiquer en vaccination préventive de la rage
humaine
Un contrôle sérologique 15 jours après la troisième injection permet de déterminer le taux danticorps antirabiques neutralisants (Acar). Celui-ci doit être ≥ 1 UI/ml. Par la suite, on réalise un rappel lannée suivante. Linjection de doses de rappel est, par la suite, sujette à deux conditions. Le degré dexposition au risque et le suivi sérologique. Avant tout rappel, il convient donc de doser à nouveau les Acar. Le seuil de 1 UI/ml correspond aux recommandations du comité dexperts du CSHPF concernant la protection des personnes travaillant avec les chiroptères. Le seuil de 0,5 UI/ml, « empirique », leur semble nécessiter une marge de sécurité plus grande.
Il est à noter que cette vaccination est uniquement prise en charge pour toutes les personnes habilitées à manipuler des chiroptères morts ou vivants. Ces personnes sont par ailleurs invitées à réaliser une sérologie chaque printemps.
Les autres mesures de précaution seront plus spécifiques à la rage des chiroptères. Pour le grand public, il sagit simplement déviter tout contact direct avec une chauve-souris et de prendre contact avec la DSV en cas de découverte dune chauve-souris malade ou morte.
Pour les chiroptérologues et le personnel des centres
de soins pour animaux sauvages blessés, il est impératif de se protéger au
maximum des morsures et griffures, et de ne pas les négliger, si petites
soient-elles. Pour cela, il leur est recommandé de porter des gants « de type
gants de jardin pour la contention des animaux et deux gants en latex lun sur
lautre pour la manipulation des animaux », et, en cas de morsure, de
laver correctement la peau à leau savonneuse puis de désinfecter la zone à la
bétadine.
b)
Les mesures de traitement :
En cas de suspicion de
contamination, outre les mesures dhygiène précédemment citées, il convient de
consulter rapidement un médecin ou directement le Centre Anti-Rabique le plus
proche (liste disponible sur le site de lInstitut Pasteur). La mise en place
dun traitement est fonction de la catégorie de la contamination (localisation
et nombre des lésions, statut de lanimal incriminé
).
Pour le traitement, les vaccins utilisés sont les mêmes que pour la prévention. De même, seuls les protocoles de vaccination utilisant la voie intramusculaire (deltoïde chez ladulte et quadriceps chez lenfant) sont utilisés. Deux protocoles existent (cf. tableau 8):
|
Protocole |
J0 |
J3 |
J7 |
J14 |
J21 |
J28 |
|
De Essen |
X |
X |
X |
X |
|
X |
|
2-1-1 |
X X |
|
X |
|
X |
|
X : Injection
Les immunoglobulines peuvent être associées au vaccin. Celles-ci sont d'origine équine ou humaine. Les immunoglobulines humaines (Imogam® dAventis Pasteur) n'ont pas les effets indésirables allergiques des immunoglobulines équines, mais sont plus rares et donc plus coûteuses. Elles sont infiltrées localement au niveau de la morsure pour l'essentiel de la dose, le reste étant injecté de façon contro-latérale par voie intramusculaire profonde, avant le 7e jour de traitement. La posologie est de 20 UI/KG pour les immunoglobulines humaines et de 40 UI/KG pour les immunoglobulines équines. En 2004, 4,5% des patients traités ont reçu à la fois le vaccin et une sérothérapie.
Dans le cas où la personne est préalablement vaccinée, la prise en charge débute systématiquement par une injection de rappel. Ensuite, si la personne dispose dun résultat sérologique datant de moins dun an ≥ 1 UI/ml, une dose de vaccin lui sera administrée et un contrôle sérologique effectué après J15. Dans le cas contraire, deux doses de vaccin lui seront administrées, lune à J0, lautre à J3 et une prise de sang sera pratiquée à J7 pour contrôler les anticorps antirabiques et évaluer la suite de la prise en charge thérapeutique (poursuite ou non du protocole post-exposition). En cas de résultat sérologique insuffisant (inférieur à 1 UI/ml), le protocole vaccinal post-exposition sera poursuivi et un contrôle sérologique effectué au minimum 15 jours après la fin du traitement.
A- Présentation
de lenquête :
Le risque rabique existe en France et les vétérinaires constituent une profession qui y est exposée.
Informés des conséquences dune contamination au cours de leurs études, utilisent-ils les moyens de prévention à leur disposition (vaccination préventive) ? Si oui, les rappels de cette vaccination sont-ils convenablement effectués ? Y a-t-il eu une évolution de lopinion vétérinaire au cours du temps ? Les différents secteurs dactivité regroupés par la profession sont-ils vaccinés dans des proportions équivalentes ? La « crise » médiatique de 2004 a-t-elle modifié leur comportement ? Les étudiants se sentent-ils concernés ? Sont-ils protégés ?
Lobjectif principal est donc de réaliser une « photographie » du statut vaccinal des vétérinaires français ainsi que celui des étudiants vétérinaires.
2. Définition
des éléments statistiques :
Afin de déterminer létat des lieux de la vaccination antirabique des vétérinaires français, nous avons opté pour un questionnaire.
La population cible est lensemble de la population vétérinaire française, tous secteurs dactivité et étudiants compris.
La population source est celle qui a eu accès au questionnaire. Cest donc la partie de la population cible disposant dune adresse e-mail valide. Cette population source est de nature professionnelle (les vétérinaires) et nationale (français).
Léchantillon est constitué par les vétérinaires ayant répondu au questionnaire.
Lunité statistique est lindividu. Les critères dinclusion et dexclusion sont dérivés de la définition de la population cible.
1. Elaboration
du questionnaire et du site Internet :
Le questionnaire a été incorporé à un site Internet programmé en php. Les vétérinaires ont reçu chacun un e-mail expliquant brièvement les objectifs de lenquête et comprenant un lien vers le site (http://la.rage.free.fr). Lenvoi des mails était personnalisé, afin dêtre plus incitatif quun mailing groupé.
A larrivée sur la page daccueil, il suffisait de cliquer sur « le questionnaire » puis de choisir la catégorie vétérinaire ou étudiant pour voir apparaître les questions. Les données étaient directement exportées sur une base de données. Celle-ci a, par la suite, été convertie en tableau au format Excel®Microsoft®.
Pour faciliter lutilisation du questionnaire et diminuer le risque derreur, la réponse à certaines questions autorisait ou interdisait laccès à dautres items.
Un lien permettait de nous envoyer un e-mail de questions ou de commentaires. Cela a permis dapporter des informations complémentaires aux vétérinaires, et ainsi, daugmenter le taux de réponses.
Le site, qui reste consultable, présente nos recherches bibliographiques et leur exploitation sous lintitulé « Mon travail sur la rage ». Cette partie se veut une source dinformations aisément consultable sur le virus rabique, son épidémiologie et la vaccination antirabique. Laccès aux informations est facilité par un index interactif.
Enfin, une partie « A propos de ce site » permet dexposer plus en détail les motivations qui nous ont poussés à entreprendre ce travail.
Afin de cibler plus facilement les enquêtés et faciliter leur lecture, le questionnaire a été divisé en deux. Lun était destiné aux étudiants, lautre aux vétérinaires ayant terminé leur formation.
Le questionnaire « vétérinaire en activité » était subdivisé en trois parties. La première permettait de déterminer le sexe, lâge, la région et le type dactivité, à laide de menus déroulants. La deuxième, intitulée « vous et la rage », concernait le statut vaccinal à proprement parler et comportait une question sur les autres vaccinations, afin de déterminer si les personnes interrogées étaient respectueuses des calendriers vaccinaux en général. La troisième partie, « votre opinion », élargissait un peu le thème, et demandait aux enquêtés si la vaccination antirabique avait, à leur sens, un intérêt dans leur activité, si la crise médiatique de 2004 avait modifié leur perception et sils exigeaient de leurs ASV dêtre vaccinés(es). Un dernier astérisque permettait dinsérer son e-mail pour être informé des résultats de lenquête.
Le questionnaire « étudiant » suivait le même schéma de présentation. La première partie, consacrée au profil du répondant permettait dinscrire le sexe, lannée détude et lécole vétérinaire fréquentée. La deuxième était identique à celle des vétérinaires diplômés, exceptée une question permettant dexpliquer le choix de non-vaccination : motif financier, de désintérêt ou autre. La troisième concernait lactivité future envisagée et sa situation (France Métropolitaine ou non). Le dernier astérisque était le même que celui de lautre questionnaire.
1. Etat
des lieux de la vaccination antirabique des vétérinaires français en
activité :
a) Taille de léchantillon et analyse statistique :
Le nombre de réponses final est de 742. La population vétérinaire étant de 12544, cette base de données correspond à près de 6 pour cent de la population source.
Les résultats ont été convertis en pourcentages, et comparés au moyen du test de Chideux. Un test de « Chideux » inversé, prenant en compte la valeur trouvée précédemment et le nombre de degrés de liberté permet de définir la probabilité « p ». Si cette dernière est supérieure à 0,001, alors on peut conclure quil ny a pas dinfluence statistiquement significative du paramètre étudié.
Afin daméliorer la lisibilité des résultats, les vétérinaires ayant reçu une primo-vaccination et ayant effectué leurs rappels (correspondants à la réponse « à jour » dans lenquête) seront considérés comme « Vaccinés ». De même, les « Non vaccinés » regrouperont les vétérinaires nayant jamais été primovaccinés et ceux qui ne sont pas à jour dans leurs rappels vaccinaux antirabiques.
b) Etude de linfluence du sexe sur le statut vaccinal :
L e premier facteur susceptible dinfluer sur létat vaccinal était le sexe des personnes sondées (cf. fig.23).

Figure 23 Influence du sexe sur
le statut vaccinal des vétérinaires français
Le sexe est apparu comme un élément influençant la vaccination antirabique. En effet, dans la population féminine, 41,9% des vétérinaires sont vaccinées, contre 20% dans la population masculine. Cette différence est statistiquement significative, avec un p <0,001.
Néanmoins, la population vétérinaire, en mutation ces dernières années, présente une féminisation de plus en plus importante. Ainsi, la différence observée pourrait être liée au caractère plus jeune de la sous population féminine (cf. infra)
c) Influence de lorigine géographique sur le statut vaccinal des vétérinaires français :
Au vu de la répartition géographique très disparate en France des cas de rage vulpine notamment, il était légitime de vérifier linfluence de la provenance des personnes interrogées sur leur statut vaccinal (cf.fig.24).
Pour faciliter la lecture, les données ont été regroupées. Le Nord-Est (NE) comprend : lAlsace, la Bourgogne, la Champagne, la Franche-Comté, la Lorraine, le Nord-Pas-de-Calais et la Picardie ; le Nord-Ouest (NO) : la Basse-Normandie, la Bretagne, le Centre, la Haute-Normandie, les Pays-de-la-Loire et le Poitou-Charentes ; le Sud-Est (SE) : lAuvergne, la Corse, le Languedoc-Roussillon, la région PACA et Rhônes-Alpes ; enfin, le Sud-Ouest (SO) : lAquitaine, le Limousin, la région Midi-Pyrénées. Null représente les vétérinaires nayant pas exprimé leur origine géographique.

Figure 24 Influence de l'origine
géographique sur le statut vaccinal des vétérinaires français
La situation géographique sest donc révélée ne pas être un élément qui modifie la proportion de vétérinaires vaccinés (p élevé). La raison peut être une certaine harmonie conférée par lenseignement commun reçu au cours des études. Cette absence dinfluence est donc à mettre en relation avec les résultats recueillis auprès des étudiants.
d) Influence du secteur dactivité sur le statut vaccinal des vétérinaires français :
Les études vétérinaires permettent daccéder à des profils professionnels radicalement différents. Les vétérinaires officiant dans des bureaux semblent, a priori, moins susceptibles dêtre exposés au virus rabique que, par exemple, ceux travaillant en contact étroit avec la faune sauvage (cf.fig.25).

Figure 25
Influence du secteur d'activités sur le statut vaccinal des vétérinaires
français
Les résultats révèlent donc une absence de relation entre le secteur dactivité et le statut vaccinal des vétérinaires. La proportion vaccinés/non vaccinés est sensiblement la même pour les différentes activités, excepté dans le secteur de lenseignement.
Les analyses statistiques confirment cette impression avec un p =0,35. On retrouve la tendance observée lors de létude de linfluence de lorigine géographique. Les hypothèses les expliquant sont similaires.
e) Influence de lâge sur le statut vaccinal des vétérinaires français :

Figure 26 Influence de l'âge sur
le statut vaccinal des vétérinaires français
Lâge des répondants pourrait être un facteur influençant (cf. fig.26). Lenquête a montré que seule la catégorie des moins de trente ans montrait une inversion de la tendance générale, avec une majorité de vaccinés, avec 55% des sondés correctement vaccinés. Ce résultat peut sexpliquer par le fait que les étudiants issus de lEcole Nationale Vétérinaire de Lyon sont vaccinés contre le virus rabique dès leur entrée à lécole depuis de nombreuses années. La protection conférée couvre les premières années dexercice.
Au niveau de linterprétation statistique, si lon compare la protection vaccinale des plus de 40 ans à celle du reste de la population, la différence est statistiquement significative (p <0,001).
f) Etat des lieux de la vaccination antirabique des vétérinaires français :
Nous allons tout dabord déterminer quelle est la proportion de vétérinaires correctement vaccinés en France (cf. fig.27).

Figure 27 Statut vaccinal contre
le virus rabique des vétérinaires français en activité
Une très large majorité de la population vétérinaire en activité nest donc pas vaccinée contre le virus rabique. Près des trois quarts des vétérinaires nont ainsi, soit pas reçu de primo-vaccination, soit pas procédé aux rappels vaccinaux. Lorsque lon demande à ces personnes si elles envisagent une vaccination future, la majorité est indécise (57,4%). Une faible minorité prévoit de débuter (ou de reprendre) un protocole vaccinal (7,4%).
Les items suivants du questionnaire visaient à trouver des éléments explicatifs pour la tendance observée.
La première raison pourrait être un manque dattention porté aux rappels vaccinaux dans leur globalité. Les vétérinaires ont ainsi été sondés afin de déterminer sils étaient à jour dans leurs rappels vaccinaux contre les autres maladies (cf. fig.28).

La très grande majorité des vétérinaires interrogés (90%) est donc attentive aux rappels vaccinaux lorsque ceux-ci concernent dautres maladies que la rage. Ainsi, les personnes primo vaccinées contre le virus rabique neffectuant pas leurs rappels (ou de sérologie), nagissent pas selon un schéma de « laxisme » face aux protocoles vaccinaux dans leur ensemble, mais on bien un comportement spécifique vis-à-vis du protocole antirabique.
Dès lors, une autre explication semble simposer : celle du désintérêt. Afin de déterminer le degré dattention porté à la vaccination, nous avons demandé aux vétérinaires sils estimaient que la vaccination antirabique avait un intérêt dans le cadre de leur activité (cf. fig.29).

Figure 29 Intérêt suscité par la
vaccination antirabique au sein de la profession vétérinaire
Les vétérinaires français en activité jugent donc, pour 59 %
dentre eux, que la vaccination antirabique a un intérêt dans le cadre de leur
activité. Le manque dintérêt chez 37% de la population a été par la suite
expliqué par des e-mails accompagnant la réponse, arguant la disparition du
risque, ou le faible nombre de contacts directs avec la faune sauvage, sans se
préoccuper des rapports avec des animaux domestiques non-vaccinés ou dorigine
indéterminée.
Il subsistait néanmoins une question à élucider. Cet état des lieux, décrivant la tendance 2005-2006, aurait-il était différent deux ans auparavant, avant la crise médiatique de lété 2004 ?

Les résultats sont éloquents (cf. fig.30). La déferlante médiatique et la campagne gouvernementale qui lont accompagnée ont entraîné une très nette augmentation de lintérêt porté par la population nationale pour la vaccination antirabique des animaux domestiques. En revanche, elles nont pas, à plus de 90%, modifié lintérêt que portent les vétérinaires français en activité pour la vaccination antirabique humaine. De plus, la différence dopinion entre les vétérinaires vaccinés et non vaccinés est non significative (p =0,5).
Concernant la façon dont les vétérinaires vaccinés effectuent leurs rappels, il leur a été demandé sils se soumettaient à des sérologies afin de déterminer leur titre en anticorps.

Une fois encore, la tendance est très nette (cf. fig.31). 84% des vétérinaires vaccinés ne recourent pas à la sérologie avant de pratiquer leurs rappels vaccinaux antirabiques. Daprès les commentaires, il sagirait plutôt dun manque de renseignements. Les médecins généralistes, et même la plupart du personnel de la médecine du travail, ne disposent pas des informations, et ne soumettent donc pas cette possibilité aux vétérinaires qui les consultent dans le cadre de leurs vaccinations. Or, il semble que la sérologie, évitant les injections inutiles, et donc les risques de réactions de type allergique soit une opportunité intéressante, voire incitative, pour les vétérinaires.
Enfin, le dernier item du questionnaire avait trait à lobligation de vaccination du personnel, en particulier des ASV (cf. fig.32).

Ainsi, les vétérinaires français, pour plus des trois quarts dentre eux, nimposent pas la vaccination antirabique à leur personnel. Par contre, si lon sintéresse à linterprétation de la même question pondérée par la vaccination des vétérinaires, on trouve effectivement une influence statistiquement significative (p <0,001). De cette manière, on saperçoit que les vétérinaires qui sont les plus rigoureux envers leur propre vaccination (primo-vaccination puis rappels à jour) sont ceux qui sont le plus à même dexiger une vaccination de la part de leurs ASV. Il est, par ailleurs, intéressant de sapercevoir, à la lecture des réactions, que cette enquête a soulevé de nombreuses questions au sein des cliniques. Là encore, les vétérinaires employeurs sont, dans lensemble, hésitants quant à lattitude à adopter. Mais le fait davoir abordé le sujet a semblé, pour plusieurs dentre eux, le point de départ à une réflexion plus large sur les conditions de protection et de droit du travail des employés vétérinaires.
2.
Etat des lieux de la vaccination antirabique des
étudiants vétérinaires français :
a) Taille de léchantillon et analyse statistique :
Le nombre de réponses final est de 368 étudiants. Une approximation de la population source donne un peu moins de 2500 étudiants (années supplémentaires incluses). Léchantillon représente donc environ 15% de la population initiale.
Les analyses statistiques utilisées correspondent à celles qui ont servi au modèle des praticiens.
Les termes vaccinés/non vaccinés correspondent aux mêmes regroupements que ceux opérés pour lenquête précédente (cf. III.C.1.a).
b) Etude de linfluence du sexe sur le statut vaccinal :
Létude de linfluence du sexe sur le statut vaccinal des étudiants allait permettre de répondre à deux questions : Y-a-t-il effectivement un effet, et, en fonction de cette réponse, peut-on expliquer la différence observée chez les praticiens ?

Figure 33 Influence du sexe sur
le statut vaccinal des étudiants vétérinaires français
Il sest ainsi avéré quau sein des écoles, la différence de vaccination entre les sexes observée chez les praticiens est loin dêtre aussi marquée (cf. fig.33). Ainsi, lhypothèse selon laquelle la plus forte vaccination de la tranche la plus jeune de la population était due à la plus forte proportion de vétérinaires de sexe féminin savère non vérifiée. (cf. III.C.1.b)
Lanalyse statistique confirme cette impression. Le sexe na pas deffet significatif (p=0,089) mais présente une tendance.
c) Influence de lécole dorigine sur le statut vaccinal des étudiants vétérinaires français :
Pour la plupart des étudiants vétérinaires, lécole fréquentée correspond à celle parmi les quatre qui est géographiquement la plus proche du domicile parental. A cela se rajoute la proximité ou non de zones denzootie de rage vulpine. Ainsi, a priori, les étudiants vétérinaires lyonnais sont plus à même de rencontrer un cas de rage quun étudiant toulousain. Ces éléments ont-ils un impact sur la vaccination antirabique des étudiants ?

Figure 34 Influence de l'école
fréquentée sur le statut vaccinal des vétérinaires français
Les résultats montrent plus quune disparité au sein des écoles nationales vétérinaires françaises (cf. fig.34). En effet, moins d1% des étudiants lyonnais ne sont pas vaccinés contre la rage, ainsi que moins de 5% des étudiants nantais. En revanche, à Toulouse, ils sont plus de 40% et représentent la majorité des étudiants alforiens.
Nos recherches ont permis dexpliquer ce phénomène. Lyon se démarque des autres écoles par la recommandation (insistante) de vaccination antirabique à lentrée de lécole. Celle-ci est de plus proposée par le médecin qui se déplace à lintérieur du campus plusieurs fois par semaine, et des campagnes de vaccination (ou de rappel) sont organisées au sein de lécole. Cette façon de procéder, nous a expliqué un des membres du Comité Hygiène et Sécurité de létablissement, date de lépoque où la rage vulpine était aux portes de Lyon, et a été reconduite par la suite.
A Nantes et Alfort, un médecin se déplace également jusque dans lenceinte des écoles, mais la pression dencouragement à la vaccination est moins forte. A Toulouse, aucun médecin neffectue de présence, et aucune remarque nest faite au sujet de la vaccination antirabique lors de la visite médicale en première année, réalisée dans une université toulousaine. Pourtant, il y a quelques années, la recommandation, voire la quasi-obligation, étaient de règle, et il y a encore peu, des campagnes de vaccination avaient été lancées avec laide de lhôpital Purpan.
Un changement amorcé par la DGER est pourtant engagé. Depuis trois ans, lécole de Nantes demande la vaccination antirabique ou une décharge manuscrite en faveur de létablissement. Cette mesure est devenue obligatoire à lentrée de toutes les ENV en Septembre 2005, et ces éléments sont vérifiés par le personnel administratif lors de linscription.
Ainsi, les résultats obtenus sont, peut-être, uniquement la photographie dune situation en pleine évolution.
Dès lors, une question se pose au niveau de lanalyse statistique : fallait-il inclure les étudiants lyonnais dans lexploitation générale, ou bien les considérer comme une catégorie capable de fausser les résultats ? Lanalyse du facteur « école » révèle, comme nous nous y attendions, un effet nettement significatif (p<0,001). Nous avons alors réalisé différentes modélisations. Que les étudiants lyonnais soient inclus ou exclus, nous navons pas observé de changement dans la significativité (ou non) des différents facteurs étudiés.
Ainsi, afin de ne pas diminuer la puissance des tests, nous avons décidé de ne pas exclure ces données de notre enquête.
Les vétérinaires en activité, nous lavons vu, sont soumis à différentes pression de contamination rabique en fonction du secteur dans lequel ils exercent leur profession. Les étudiants vétérinaires, conscients de cette réalité, ont-ils un comportement différent face à la vaccination antirabique en fonction de la branche professionnelle quils projettent demprunter ?
Les résultats sont cohérents avec ceux que nous avions reçus de la part des vétérinaires en activité (cf. fig.35). La répartition des étudiants vaccinés et non vaccinés est semblable entre les différents facteurs.
La prévalence de vaccination semble supérieure dans le cadre dune activité équine, mais cela peut nêtre que leffet dune proportion importante détudiants nantais dans cette catégorie, sous-population dont le taux de vaccination est supérieur (cf. III.2.c).
Un facteur inhérent à la population estudiantine et qui ne concerne pas celle des vétérinaires en activité est la situation géographique de lactivité professionnelle. On peut supposer quun étudiant désireux de travailler à létranger, a fortiori dans des zones où la rage sévit de manière endémique, ait plus tendance à être vacciné. Quen est-il réellement ?

Lenquête na révélé aucune influence significative de ce facteur (cf. fig.36). Entre les étudiants souhaitant exercer en France ou en dehors (primo vaccinés respectivement à hauteur de 79% et 81%), il ne semble pas y avoir de différence de comportement vis-à-vis de la protection vaccinale antirabique. Lanalyse statistique confirme cette impression, avec un p=0,6.
e) Influence de la promotion sur le statut vaccinal des étudiants vétérinaires français :
La rage, comme les autres maladies virales, est étudiée au cours du deuxième cycle du cursus. Nous nous sommes intéressés à linfluence que pouvait avoir lannée détudes sur le statut vaccinal des étudiants français.

Figure 37 Influence de l'année
d'études sur le statut vaccinal des étudiants vétérinaires français
Les résultats semblent en désaccord avec lhypothèse émise (cf. fig.37). En effet, si la proportion détudiants non-vaccinés semble décroître au cours du deuxième cycle, cest parmi les étudiants en première année que lon trouve le plus fort pourcentage détudiants vaccinés (90%).
Ce résultat est, en revanche, en accord avec les mesures prises par la DGER. Lincitation, et non lobligation de vaccination, est en effet perçue comme fortement incitative, selon les témoignages recueillis au cours de lenquête.
f) Etat des lieux de la vaccination antirabique des étudiants vétérinaires français :
Ayant analysé les différents facteurs susceptibles dinfluer sur le statut vaccinal antirabique des étudiants vétérinaires français, nous allons pouvoir en dresser létat des lieux (cf. fig.38).

Ainsi, la proportion détudiants vétérinaires primo-vaccinés représente la majorité de cette population. Cette observation ne doit pas faire oublier la disparité qui se cache derrière ces chiffres (cf. supra), même si, comme nous lavons déjà suggéré, cette enquête nest peut-être que la photographie dune situation en pleine mutation.
Nous allons désormais nous attacher à analyser plus en détails la façon dont les rappels sont effectués et les raisons pouvant expliquer la non-vaccination dune partie de la population estudiantine.
Nous avons vu les avantages que procurait la sérologie (et le titrage des anticorps antirabiques) dans le cadre des rappels vaccinaux. Si celle-ci est peu employée par les vétérinaires (nous lavons vu, plus par ignorance que par refus de recours à cette technique), quen est-il pour la population étudiante ?

Figure 39 Répartition des
étudiants vétérinaires en fonction du recours à la sérologie
Les résultats concordent avec ceux obtenus auprès des vétérinaires en activité (cf. fig.39). Près de 9 étudiants sur 10 ne recourent pas à cette sérologie. Il faut, néanmoins, relativiser linterprétation de ces résultats. Le questionnaire ne nous permet pas, en effet, de déterminer avec précision où en sont les étudiants dans le cadre de leur vaccination antirabique. Ainsi, certains ont pu répondre par la négative, alors même quils nont encore reçu que les injections composant le protocole de primo-vaccination. Or, ceux-là peuvent, alors, ignorer la possibilité quils auront de recourir au titrage avant de pratiquer une injection de rappel.
Enfin, un des buts de cette enquête était de déterminer quels étaient les motifs qui pouvaient expliquer la non-vaccination dune partie de la population estudiantine. Trois propositions leur étaient faites : financière, désintérêt ou autre (cf. fig.40).

Figure 40 Répartition des
étudiants non-primovaccinés en fonction du motif invoqué
Le désintérêt arrive en dernière position dans le cadre des raisons de non-primovaccination. Seuls 12% des étudiants vétérinaires non-vaccinés expliquent leur comportement par un « sentiment de ne pas être concernés » par le risque rabique. La majorité dentre eux, au contraire se sent concernée par le risque rabique et prête à entreprendre une vaccination, mais ne le fait pas pour des raisons financières. Le prix de la dose leur paraît « prohibitif » et « inadapté ». Parmi les étudiants qui ont choisi la réponse « autre », certains (parmi les étudiants toulousains) ne savent pas où sadresser, ou se sont trouvés face à des médecins généralistes leur ayant déclaré nêtre pas habilités à pratiquer ce genre de vaccination
Il en résulte deux choses. La
première est que laugmentation de la proportion détudiants vétérinaires primo
vaccinés dans les nouvelles promotions est cohérente avec le motif le plus
invoqué par les étudiants non-vaccinés. Les recommandations incitatives, en
effet, semblent suffire à lever lobstacle financier. La deuxième est que la
présence dun médecin sur le site de lécole apparaît comme un élément
important, pour le rôle de conseiller quil peut avoir, conscient des risques
spécifiques à la profession.
Le premier facteur limitant, inhérent à tout échantillonnage, est la taille des échantillons. Un nombre supérieur dinterrogés, et donc déventuels répondants, aurait permis lobtention dun plus grand nombre de réponses. Cela aurait permis daffiner la précision de lenquête en calculant des intervalles de confiance plus restreints.
Néanmoins, la taille du mailing initial, restitué intégralement, ainsi que le choix dun envoi personnalisé des e-mails, ont permis de recueillir une quantité importante de réponses.
Le deuxième facteur amplifie le premier. Il sagit de la catégorisation de léchantillon. Chaque élément, retenu comme pouvant être à lorigine de répercussions statistiquement significatives sur la réponse, divise encore plus la taille de léchantillon initial.
Afin de diminuer son effet, la répartition en catégories a été faites sur des critères les plus ciblés possibles. Ainsi, pour les étudiants, lâge des répondants nest pas demandé, car regroupé dans la question « année détudes ». Les autres catégories identifiées (sexe, école, type dactivité future, en/hors France Métropolitaine) restent cependant suffisamment indépendantes pour justifier le choix de diminuer la puissance de lenquête sur chaque « sous-échantillon ».
Les non-réponses constituent également un facteur limitant. Elles diminuent la base de données initiale.
Le taux de non-réponse a été maintenu le plus faible possible grâce à plusieurs éléments.
Tout dabord, le choix du mail personnalisé, volontairement plus ciblé quune bannière sur un site, un mailing groupé ou bien un envoi papier. La facilité de réponse ainsi que la brièveté du questionnaire ont été perçues comme des facteurs incitatifs.
Le texte dinvitation, envoyé par e-mail, a été compris par certains comme traitant de vaccination animale. La possibilité de contact (véritable outil interactif) a ainsi permis daugmenter le pourcentage de réponses.
De plus, lintérêt suscité chez certains enquêtés les a incités à faire suivre le message auprès de confrères (consoeurs) qui nauraient pas pu le recevoir.
Enfin, auprès des étudiants, la création du site a été relayée par les Bureaux Des Elèves de chaque école.
Les fausses réponses participent également à la perte de puissance de lenquête.
Le faible nombre de questions semble avoir diminué le risque denvoi de questionnaires incomplets.
Les problèmes liés à la mémoire des interrogés ont été évités par une invitation à ne pas répondre en cas de doute.
Les « doublons », cest-à-dire le cas du questionnaire rempli deux fois, représentent une forme particulière de non-réponse. Le fait davoir envoyé un courrier électronique, sans effectuer de relance, permet de diminuer ce risque. De plus, une fois le questionnaire rempli, une icône « merci pour votre participation » assure le répondant que son questionnaire a bien été pris en compte. Enfin, un contrôle peut être opéré en regardant les opérations effectuées sur une journée. La probabilité dune participation volontairement frauduleuse semble équivalente à celle que nous aurions obtenue avec un envoi papier.
Un biais correspond à « une erreur ou une
distorsion systématique qui est produite lors d'une enquête ou d'une
expérimentation ». Il sagit dun facteur d'erreur qui n'est pas dû au
hasard et qui peut se répéter de manière systématique. La puissance de notre
enquête est donc diminuée par lexistence de ces biais.
Le premier biais que lon peut identifier est
un biais de sélection.
Cest la méthode
utilisée pour le questionnaire qui en est responsable. Le choix dun
questionnaire réalisé sur Internet sélectionne, par définition, les
vétérinaires et les étudiants ayant accès à une connexion Internet et disposant
dun e-mail valide. Ce biais tend à sélectionner, a priori, les tranches
dâge plus jeunes. Or, à la lecture des résultats, on saperçoit que lerreur
induite par ce biais est inférieure à celle qui était attendue. La population
vétérinaire internaute semble désormais bien répartie au sein de la population
générale de la profession.
Un autre biais de sélection intervient. Il semblait
cohérent, en effet, de penser que les vétérinaires eux-mêmes vaccinés contre le
virus rabique se sentiraient plus concernés par cette enquête. Or, la
sollicitation par courrier individuel, puis les discussions entre confrères
semblent avoir diminué linfluence de ce biais.
Le
deuxième biais identifiable est un biais de classement.
Le choix de diviser léchantillon initial en fonction du
type dactivité génère ce biais. Pour des raisons de clarté et defficacité, la
liste des activités pour les vétérinaires nétait pas exhaustive. Ainsi, si
lon sintéresse au secteur libéral, il savère quen fonction des pourcentages
des parts dactivités dans sa clientèle, cest le praticien qui choisit
lui-même la catégorie dans laquelle il se classe, celle-ci nétant pas
forcément celle qui lui correspond le mieux.
a) Les résultats des vétérinaires « en activité » :
Au sein de la population des vétérinaires en
activité, aucun des facteurs basiques déchantillonnage na permis, au cours de
notre enquête, dexpliquer de manière
pertinence les résultats enregistrés. Il est apparu, en effet, que malgré
lintérêt porté par une majorité de la population à la vaccination antirabique
(60% des personnes interrogées), le taux de vaccination reste faible (27%).
Nous navions pas prévu de parties explicatives
pour cette population. Les raisons qui nous ont été rapportées au travers des
e-mails accompagnant les réponses au questionnaire sont principalement dordre
pratique. Les vétérinaires nont, dans lensemble, pas dinterlocuteur
privilégié avec qui aborder le sujet de la vaccination antirabique. La plupart
des médecins généralistes, et certains personnels des services de médecine du
travail, sont peu ou mal informés à ce sujet. Il en résulte des réponses telles
que « seuls les Centres Anti-Rabiques sont autorisés à faire ce genre de
vaccination » ou « il nest pas possible de se procurer des doses de
vaccin », quand il ne sagit pas dun simple « cette vaccination
nest pas justifiée dans le cadre de votre activité ». Cette
méconnaissance générale se traduit également par de mauvaises utilisations des
vaccins (mauvais protocoles, sites dinjection inappropriés, prescription de
sérologie après injection
).
Nous retrouvons les mêmes motifs invoqués
lorsquil sagit dexpliquer la faible part de vétérinaires correctement
vaccinés ayant recours à la sérologie avant de recevoir une injection de
rappel. Parmi les personnes interrogées ne les effectuant pas, certaines nous
ont questionné afin de savoir de quoi il sagissait, cette possibilité ne leur ayant
jamais été proposée. Encore une fois, les médecins ne signalent que rarement
lexistence de ce titrage danticorps. Pourtant, nous lavons vu, sa
généralisation ne pourrait avoir que des conséquences bénéfiques, puisquelle
diminuerait la probabilité dune réaction allergique à linjection vaccinale.
Dautre part, il semble intéressant de
sinterroger sur la part de responsabilité des administrations dans cet état de
fait. Si, comme nous lavons vu, les chiroptérologues (professionnels ou
amateurs) ont le droit dêtre vaccinés à titre gracieux, afin de leur assurer
une protection dans le cadre de leur activité, pourquoi les vétérinaires
nont-ils pas ce privilège ? Pourquoi aucune mesure incitative nest
envisagée afin de sensibiliser davantage notre profession, et linciter à plus
de prudence ? Nous navons malheureusement pas de réponses à ces
questions. Le seul élément est représenté par les recommandations de lAFSSA,
qui considère que probabilité dexposition au risque rabique est identique pour
les vétérinaires et le grand-public.
Enfin, si cette enquête ne se veut quune
photographie de la situation actuelle en France, elle aura également eu le
mérite dêtre le point de départ à une réflexion plus large sur le sujet
rabique au sein des structures vétérinaires. Parmi les vétérinaires interrogés,
plusieurs admettent que ce questionnaire a amorcé la question de la protection
des vétérinaires, mais aussi du personnel des cliniques, face à cette zoonose
et plus globalement face aux risques professionnels.
En outre, un autre objectif de notre travail
semble avoir été atteint. Le site Internet (http://la.rage.free.fr)
a été jugé « clair », « pratique » et suffisamment
« complet » par la plupart des vétérinaires. Plusieurs y ont vu un
moyen de trouver rapidement des informations facilement exploitables sur le
sujet. Il aura permis de valoriser le recours à la sérologie avant deffectuer
un rappel vaccinal et offert un espace regroupant « les adresses spécialisées
où sadresser en cas de doute ».
b)
Les résultats des étudiants
vétérinaires :
Létude de la population vétérinaire
estudiantine dans sa globalité nest pas pertinente. Nous avons observé, en
effet, une très grande disparité dans le statut vaccinal des étudiants
français, sans que ces différences ne soient imputables au sexe, à lexercice
ou à la zone géographique futures. Le facteur qui influence le plus létat de
vaccination reste, pour linstant, lécole fréquentée.
Nous lavons plusieurs fois souligné, cette
enquête semble intervenir dans une période de changements. Néanmoins, il
apparaît nettement que, si la vaccination antirabique est quasiment la règle à
lécole de Lyon, il en va autrement dans les autres ENV. La raison en est
clairement indiquée par les étudiants lyonnais interrogés. Ceux-ci sont, en
effet, fortement incités à la vaccination et ce dès leur entrée à lécole. Le
médecin qui se déplace sur le campus insiste sur lintérêt de cette protection
vaccinale, conforté par le personnel de la médecine du travail qui intervient
sur lENVL. Ladministration encourage également cette pratique depuis de
nombreuses années, « depuis la période où la rage était aux portes de
lécole » selon les mots dun représentant du Comité Hygiène et Sécurité
de létablissement. Ces incitations portent leurs fruits puisque notre étude
na recensé quun individu lyonnais non vacciné.
La situation est différente au sein des autres
écoles. A Nantes, notre enquête a montré que la réclamation dun certificat de
vaccination antirabique ou dune décharge manuscrite en faveur de
létablissement lors de lintégration avait été suivie dune hausse du taux
détudiants vaccinés. Cette incitation qui, à linitiative de la DGER, a été
instaurée dans lensemble des quatre écoles, nest pas la seule explication à
la disparité inter-écoles. Interrogés sur les raisons de non-vaccination, les
étudiants répondent majoritairement quil sagit dun motif financier (54%). Le
protocole vaccinal exige trois injections de primovaccination, responsables
dun coût moyen de près de 150. A celui-ci sajoute, pour les étudiants
toulousains, les frais de consultation médicale, lécole ne disposant pas dun
médecin officiant sur le campus comme dans les autres écoles.
Dautre part, il est étonnant de sapercevoir
que la décision de la DGER de demander un certificat vaccinal ou une décharge
nest nullement influencée par le désir de voir progresser la protection
vaccinale des étudiants, mais uniquement par un souci dauto-protection. Les
personnes interrogées au ministère et au service des concours et des admissions
nétaient pas même au courant de lorigine exacte de cette décision, et ont
seulement noté son apparition, comme le personnel administratif, sur les listes
de documents à produire lors de lintégration dune école pour la rentrée
universitaire 2005.
Dès lors, nous sommes en droit de nous
interroger sur lévolution future du statut vaccinal des étudiants. Le taux de
vaccinés va-t-il, comme à Nantes, saccroître avec cette
« incitation » ? Ne faudrait-il pas organiser, comme cest le
cas à Lyon et comme cela sétait produit il y a plusieurs années à Toulouse,
des campagnes de vaccination ? Celles-ci auraient, outre leur caractère
incitatif, la possibilité de faire diminuer les coûts, en permettant des achats
groupés de doses vaccinales.
Pour finir, rappelons que les écoles ne sont
pas autorisées par la loi à exiger une vaccination de la part des élèves, mais
que cela ne les empêche pas de communiquer sur le sujet, ni de favoriser
laccès aux moyens de protection à ceux qui le désirent. A ce titre, il semble,
par exemple, que la présence dun interlocuteur privilégié, comme un médecin au
fait des impératifs de la profession et des risques auxquels elle est exposée,
soit un atout.
Conclusion
La rage est une maladie toujours dactualité en
France. Bien quofficiellement indemne depuis plusieurs années, notre pays est
victime dune « rage dimportation » et nest toujours pas à labri
de la réapparition de cas à ses frontières. En outre, la découverte de nouveaux
variants, notamment hébergés par des chiroptères, impose un accroissement de
lattention portée à lépidémiologie de cette maladie. Parmi les catégories
socio-professionnelles les plus à-même dy être confrontées, les vétérinaires
représentent une population peu vaccinée,semble-t-il plus faute de moyens
pratiques à leur disposition que par désintérêt. Cet état des lieux du statut
vaccinal des vétérinaires français révèle également le principal obstacle à la
vaccination des étudiants : son coût. Il apparaît que la demande, qui est
désormais faite lors de toute inscription en Ecole Nationale Vétérinaire, de
présenter un certificat de vaccination ou une décharge manuscrite en faveur de
létablissement soit perçue comme une mesure incitative à la vaccination. Mais
elle ne se substitue ni à la mise en place de campagnes vaccinales qui
permettraient de diminuer les prix des doses vaccinales, ni aux avantages
quapportent la présence dun interlocuteur privilégié, comme un médecin,
attaché à létablissement, au fait des risques encourus par les étudiants ainsi
que des manières de sen protéger.
Ce travail se veut un point de départ à une
véritable réflexion sur le sujet, notamment au niveau des écoles. Il paraît
important que les étudiants puissent sexprimer et, avec laide des acteurs
administratifs, mettre en uvre des mesures susceptibles daccroître leur
sécurité.
Enfin, le site Internet (http://la.rage.free.fr) associé à cette
thèse restera en ligne afin de pouvoir servir de base à de futures recherches
sur le sujet, et pourquoi pas à un nouvel état des lieux dans quelques années,
en vue de déterminer si des modifications sont apparues dans létat vaccinal
des vétérinaires français.
.
Table des références bibliographiques
1. AMBASSADE DE FRANCE: Importation d'animaux
dans l'Union Européenne, [en ligne]. Adresse URL:http://www.ambafrance-my.org/article.php3?id_article=181
2. AUBERT M.F.A.: La question des réservoirs. Informations Techniques des Services Vétérinaires- « Pasteur et la rage », 1985, 97_S-108_S
3. BARTH
R., FRANKE V.: Purified chick-embryo cell vaccine for humans, [en ligne]. Adresse URL: http://www.who.int/entity/rabies/vaccines/en/Laboratory_techniques_in_rabies_chapter27.pdf
4. BENTIVOGLIO M.: Intraneuronal inclusion bodies: from Negri bodies to proteasomal dysfunction. Rend. Fis. Acc. Lincei, 2002, s.9, v. 14 :263-279
5. BLANCOU J., AUBERT M.F.A. : Fabrication et contrôle des vaccins et sérums de la rage. Informations Techniques des Services Vétérinaires- « Pasteur et la rage », 1985, 283_S-291_S
6. BRANCHE
R.: Vaccine for humans prepared in human diploid cells, [en ligne]. Adresse URL:http://www.who.int/entity/rabies/vaccines/en/Laboratory_techniques_in_rabies_chapter25.pdf
7. BRUYERE-MASSON V., ARTHUR L., BARRAT J., CLIQUET F.:Les données actuellement disponibles sur les populations de chiroptères autochtones, leur situation épidémiologique au regard de la rage. [en ligne]. Adresse URL: http://www.pasteur.fr/recherche/rage/39_2001.html#par2
8. CARSTEN J PÖTZSCH: Rabies bulletin Europe,
1st Quarter 2005, [en ligne]. Adresse
URL:http://www.who-rabies-bulletin.org/q1_2005/startq1_05.html
9. CENTERS
FOR DISEASE CONTROL, DEPARTMENT OF HEALTH AND HUMAN SERVICES: Bats and rabies:
A public health guide, [en ligne]. Adresse URL: http://www.cdc.gov/ncidod/dvrd/rabies/bats_&_rabies/bats_and_rabies.pdf
10. CLIQUET F., AUBERT M.: Elimination of terrestrial rabies in Western European countries. Dev. Biol. (Base 1). 2004; 119: 185-204
11. CLIQUET F., COMBES B., BARRAT J.: Reprise des campagnes de vaccination orale des renards contre la rage. Rapport interne.
12. CLIQUET F., PICARD-MEYER E.: Rabies and rabies-related viruses : a modern perspective on an ancient disease. Rev. sci. tech. Off. Int. Epiz., 2004,23 (2), 625-642
13. CNRR ROTIVEL Y., BOURHY H., DACHEUX L. et al. : Epidémiologie et prophylaxie de la rage humaine en France 2004. Institut Pasteur, 2004, vol.23, 10p
14. CNRR ROTIVEL Y., GOUDAL M., BOURHY H., TSIANG H. : Epidémiologie et prophylaxie de la rage humaine en France 2000, Surveillance nationale des maladies infectieuses 1998-2000,Département des maladies infectieuses, InVS, Novembre 2002, 342p, p 211-213
15. CNRR ROTIVEL Y., GOUDAL M., BOURHY H., TSIANG H. : La Rage des chiroptères en France. Actualités et importance en santé publique, [en ligne]. Adresse URL: http://www.pasteur.fr/recherche/rage/39_2001.html#par1
16. COMITE D'EXPERTS PRESIDE PAR TOMA B.:Avis de
lAFSSA sur les mesures de prévention contre la rage, Saisine n° 2004-SA-0332,
[en ligne]. Adresse URL: http://www.afssa.fr/ftp/afssa/Avis%20rage%2017%20sept%202004.pdf
17. COMMISSION DES COMPTES DE LA SECURITE SOCIALE : Zoonose. Rage, [en ligne]. Adresse URL: http://www.sante.gouv.fr/htm/pointsur/zoonose/7z.htm
18. CONSEIL SUPERIEUR DHYGIENE PUBLIQUE DE France (SECTION DES MALADIES TRANSMISSIBLES : Vaccination antirabique préventive, traitement post-exposition, suivi sérologique des personnes régulièrement exposées au virus de la rage des chauves-souris en France métropolitaine, Séance du 14 Janvier 2005, 2005, BEH, n°29-30, p. 1451-152
19. DOC. OIE : Code sanitaire pour les animaux terrestres de lOIE 2003. 2003, Chap. 2.2.5., 196-198
20. DUPHOT V.: Epidémiologie de la rage en Europe: incidence en baisse en 2004. Dépêche Vétérinaire (La), 22 Octobre 2005, n°870, p 8,10
21. ENV-CHAIRE DES MALADIES CONTAGIEUSES : La
rage. Lyon: Mérial, 2002, 66p
22. EUROPEAN
COMMISSION HEALTH & CONSUMER PROTECTION DIRECTORATE-GENERAL: The oral
vaccination of foxes against rabies. Report of the Scientific Committee on
Animal Health and Animal Welfare, Adopted on 23 October 2002, [en ligne]. Adresse URL: http://europa.eu.int/comm/food/fs/sc/scah/out80_en.pdf
23. HIRSCH M.:Avis de lAFSSA sur un projet darrêté modifiant larrêté du 03 septembre 2004 modifié, relatif à des mesures particulières de lutte contre la rage applicables dans les départements de la Dordogne, de la Gironde, et du Lot-et-Garonne,Saisine n° 2004-SA-0357, [en ligne]. Adresse URL:
24. INSTITUT DE VEILLE SANITAIRE. Maladies à déclaration obligatoire. Rage, [en ligne]. Adresse URL: http://www.invs.sante.fr/surveillance/rage/index.htm
25. KAGAWA
K.J., CHOMEL B.B., LERY L.: Rabies and brucellosis immunization status and
adverse reactions to rabies vaccines in veterinary students. Comp. Immunol.
Microbiol.Infect. Dis., Avril 1992, 15 (2), 79-87
26. LODMELL DL.: Rabies DNA vaccines for protection and therapeutic treatment. Expert Opin. Investig. Drugs. Février 1999 ; 8 (2):115-22.
27. MARTIN R.J., SCHNURRENBERGER P.R., WALKER J.F.: Exposure to Rabies-An M
28. MINISTERE DE LAGRICULTURE, DE LALIMENTATION, DE LA PECHE ET DES AFFAIRES RURALES ; DGAL (Page consultée le 25 Juillet 2005). Question réponse sur la rage, [en ligne]. Adresse URL: http://www.agriculture.gouv.fr/spip/actualites_a3821.html
29. MINISTERE DE LA SANTE: Guide des vaccinations
2003, [en ligne]. Adresse URL: http://www.sante.gouv.fr/htm/dossiers/vaccins2003/11vaccin16.htm
30. MONTAGNON B., FANGET B.: Purified Vero cell vaccine for humans, [en ligne]. Adresse URL: http://www.who.int/entity/rabies/vaccines/en/Laboratory_techniques_in_rabies_chapter26.pdf
31. MOREAU R. : La rage de lAntiquité au siècle des lumières. Informations Techniques des Services Vétérinaires- « Pasteur et la rage », 1985, 19-28
32. MOUTOU F., DUFOUR B., HATTENBERGER A.-M.: Rapport sur la rage des chiroptères en France métropolitaine. Rapport de l'AFSSA, [en ligne]. Adresse URL: http://www.afssa.fr/ftp/basedoc/RAGE280703.pdf
33. NEL L.H.: Vaccines for lyssaviruses other than rabies. Expert Rev Vaccines. 2005 Aug; 4(4):533-40.
34. OIE (ORGANISATION MONDIALE DE LA SANTE ANIMALE): Code sanitaire pour les animaux terrestres 2005. Chapitre 2.2.5 Rage, [en ligne]. Adresse URL:http://www.oie.int/fr/normes/mcode/fr_chapitre_2.2.5.htm
35. OIE (ORGANISATION MONDIALE DE LA SANTE ANIMALE): France/rage. Situation zoosanitaire pluriannuelle, [en ligne]. Adresse URL: http://www.oie.int/hs2/report.asp
36. PASTEUR L.: Maladies virulentes, virus-vaccins et prophylaxie de la rage - Louis Pasteur ; réunies par Pasteur Vallery-Radot. - Paris : Masson, 1933. - XII-550 p.
37. PEIGUE-LAFEUILLE H, BOURHY H, ABITEBOUL D et al.:Human rabies in France in 2004: update and management.Med. Mal. Infect. 2004 Dec.; 34(12):551-60.
38. PERRET B., GANIERE J.P. ; RUVOEN-CLOUET N. : Les chauves-souris et la rage en Europe. Th. :Med.vet. : 2003,136p
39. PONCELET A.-L. : La rage : croyances, superstitions, médecines jusquau XIXème siècle. Th. :Med.vet. : Nantes, ENVN, 1996, 98p.
40. PRECAUSTA P., SOULEBOT J.P. : Les vaccins antirabiques. Fabrication-Contrôles-Emploi. Informations Techniques des Services Vétérinaires- « Pasteur et la rage », 1985, 187_S-205_S
41. ROSSET R. : Les premières vaccinations. Informations Techniques des Services Vétérinaires- « Pasteur et la rage », 1985, p57
42. ROTIVEL.Y., FRITZELL C., BOURHY H., TSIANG H.: Actualités sur la rage, 2005, BEH, n° 47/1996
43. SCHNEIDER L.G. : Vaccination des animaux sauvages contre la rage par voie orale. Informations Techniques des Services Vétérinaires- « Pasteur et la rage », 1985, 229_S-233_S
44. SERVAS V., MAILLES A., NEAU D. et al. : Importation dun cas de rage canine en Aquitaine : recherche et prise en charge des contacts à risque, août 2004-mars 2005, BEH, 2005, n°36, p.179-180
45. SOCIETE DE BIOPATHOLOGIE COMPAREE : Deux zoonoses majeures : La rage et la brucellose. Collection fondation Marcel Mérieux, 1985, 21-59
46. SUREAU P. : Prévention de la rage humaine avant et près contamination. Moyens thérapeutiques actuels. Informations Techniques des Services Vétérinaires- « Pasteur et la rage », 1985, 235_S-239_S
47. SUREAU P.: La vaccination contre la rage. Recherche (La), Juillet-Août 1985, 168,874-881.
48. THEVENOT C. : Lentente interdépartementale de lutte contre la rage et les autres zoonoses : son histoire, ses actions. Th.:Med.vet. : 2003,147p
49. TOMA B. : Rage des chiroptères : le risque reste limité. Dépêche Vétérinaire (La), 13 Septembre 2003, n°778, p2
50. VERRAES B. : De la prophylaxie de la rage
en France (1977-1980). Th.:Med.vet. :
1982, 85p
51. WARRILOW
D.: Australian bat lyssavirus: a recently discovered new rhabdovirus.Dev Biol
(Basel). 2004; 119: 185-204
52. WORLD
HEALTH ORGANIZATION: Rabies Epidemiology, [en ligne]. Adresse URL: http://www.who.int/rabies/epidemiology/en/
53. WORLD
HEALTH ORGANIZATION: Vaccines and immunization, [en ligne]. Adresse URL: http://www.who.int/rabies/vaccines/en/
54. WORLD HEALTH ORGANIZATION: WHO expert consultation on rabies, first report, WHO Technical Report Series 931, [en ligne]. Adresse URL: http://www.who.int/rabies/trs931_%2006_05.pdf
55. YAHIAOUI LETELLIER N. : Effets secondaires de la vaccination antirabique chez lhomme. Th. :Med.vet. : 1993,99p
Table des illustrations
Figures
Figure 1 Miniature iranienne
attestant de la présence de la rage dans lAntiquité
Figure 2 Médecins et apothicaires
au Moyen-Age
Figure 3 Clef de St-Hubert (objet
de protection contre le rage) (source : www.fabrice-muller.be)
Figure 4 "Thérapie" de la
rage par la saignée au Moyen-Age
Figure 5 Inclusions cytoplasmiques:
les corps de Negri
Figure 6 Louis Pasteur tenant une
suspension de moelle rabique dans son laboratoire
Figure 7 Joseph Meister, premier
homme vacciné contre la rage
Figure 8 Atténuation du virus
rabique par dessiccation à l'air et à la potasse caustique
Figure 9 Le virus rabique vu en
Microscopie électronique
Figure 10 Elaboration schématisée
d'un vaccin à Anticorps anti-idiotypiques
Figure 11 Nombre de cas de rage
durant le 1er trimestre 2005
Figure 12 Nombre de décès humains
de rage en Asie en 2001
Figure 13 Représentation
schématique du cycle épidémiologique de la rage vulpine
Figure 14 Principaux appâts
utilisés pour la vaccination orale des renards
Figure 15 Technique de prélèvement
sanguin sur un renard en vue d'un titrage sérologique
Figure 16 Situation du front de la
rage en 1984
Figure 18 Campagne gouvernementale
de prévention contre la rage (Eté 2005)
Figure 19 Surveillance de la rage
terrestre (animaux suspects) dans le Nord-Est de la France en 2004
Figure 20 Répartition connue des
souches de EBL1 et EBL2 chez les chauves-souris en Europe
Figure 23 Influence du sexe sur le
statut vaccinal des vétérinaires français
Figure 24 Influence de l'origine
géographique sur le statut vaccinal des vétérinaires français
Figure 25 Influence du secteur
d'activités sur le statut vaccinal des vétérinaires français
Figure 26 Influence de l'âge sur le
statut vaccinal des vétérinaires français
Figure 27 Statut vaccinal contre le
virus rabique des vétérinaires français en activité
Figure 29 Intérêt suscité par la
vaccination antirabique au sein de la profession vétérinaire
Figure 33 Influence du sexe sur le
statut vaccinal des étudiants vétérinaires français
Figure 34 Influence de l'école
fréquentée sur le statut vaccinal des vétérinaires français
Figure 37 Influence de l'année
d'études sur le statut vaccinal des étudiants vétérinaires français
Figure 39 Répartition des étudiants
vétérinaires en fonction du recours à la sérologie
Figure 40 Répartition des étudiants
non-primovaccinés en fonction du motif invoqué
Tableaux
Tableau 1 Mesures prises à l'égard
des animaux sensibles à la rage (daprès ENV-La Rage)
Tableau 2 Innocuité, efficacité et
stabilité thermique des différents vaccins
Tableau 3 Nombre de cas de rage
chez différentes espèces animales entre 1979 et 1981
Tableau 4 Nombre de cas de rage
d'origine terrestre en Allemagne de 1997 à fin 2003
Tableau 5 Les génotypes du genre Lyssavirus,
leur distribution et les espèces quils infectent
Tableau 6 Cas de rage sur des
chauves-souris autochtones en France entre 1989 et 2004
Tableau 7 Injections
intramusculaires à pratiquer en vaccination préventive de la rage humaine